Bir kadın yüksek onkojenitesi olan bir virüse sahip olduğu ve aynı zamanda bazı servikal bir hastalığa, hatta iyi huylu bir virüse sahip olduğunda, o zaman papilloma virüsü ve iyi huylu hastalığın kombinasyonu, aynı şekilde yakından izlenmeye veya daha kapsamlı tedaviye ihtiyaç duyar.
Bu, bazı iyi huylu değişiklik koşullarında onkolojinin oluşabilmesinin nedeni olan başka bir tehlike faktörüdür.
Birçok kişi şu soruya ilgi duyuyor: İnsan papilloma virüsü nedir ve nasıl tehlikelidir?
İnsan papilloma virüsü, 5 cins, dört düzineden fazla türden ve yaklaşık 200 soydan oluşan papilloma virüsü ailesini içeren bütün bir virüs grubuna karşılık gelir.
16 papilloma virüsü genotipi: Kanser gelişme riski var mı
Enfeksiyon, doğum sırasında anneden çocuğa olduğu kadar insandan insana cinsel ve temas-evsel yolla bulaşır.
- Virüsün bulaşmasındaki ana koşul, cilt ve mukoza zarındaki mikro travmaların varlığıdır.
- Tıraş olurken veya epilasyon yaparken, kendiliğinden enfeksiyon riski vardır.
Enfekte bir hücrede, patojen iki şekilde bulunabilir:
- epizomal - virüs, hücrenin kromozomlarını istila etmez, bu formun iyi huylu olduğu kabul edilir,
- introzomal - virüs hücresel genomla bütünleşir, bu form malign olarak tanımlanır.
Kadınlarda HPV'nin tezahürü
Kadınlarda, HPV sıklıkla aşağıdaki gibi kendini gösterir.
Kadınlarda bu enfeksiyonu teşhis etmek için aşağıdaki yöntemler kullanılır.
Halen, HPV'nin tedavisi çeşitli yöntemlerle gerçekleştirilmektedir, ancak ondan kurtulmak tamamen imkansızdır. Bu virüsün tüm tedavisi, klinik ve subklinik belirtilerinin ortadan kaldırılmasına indirgenmiştir. Her özel durumda, tedavi ayrı ayrı seçilir.
Kadınlarda papilloma virüsünün tedavisi birkaç yönde aynı anda yapılmalıdır.
- Yerel tedavi Geleneksel cerrahi, kriyo-tahribat, radyo dalgası metodu, diathermocoagulation, lazer radyasyonu, kimyasal giderimi: epitel değiştirilmiş alanlarının farklı yöntemlerle uzaklaştırılmasını sağlar.
- Ameliyat, etkilenen bölgelerin neşterle uzaklaştırılmasını ifade eder. Temelde şüpheli malign tümörlerle birlikte, geniş doku lezyonlarının varlığında kullanılır.
- Kriyo tahribat, donma tümörlerini sıvı azotla içerir.
- Radyo dalgası pıhtılaşması sayesinde, genital siğiller ortadan kaldırılmıştır. Bunu yapmak için, radyo dalgası bıçağını uygulayın.
- Diyatermokoagülasyon, yüksek frekanslı radyasyon veya elektrokoter ile siğiller eksizyonu için bir prosedürdür.
- Lazer radyasyonu - bir lazer ile tümörlerin ortadan kaldırılması. Gebelerin kondilleri çıkarması için uygun tek prosedür budur. Ancak bu işlemle tedavi izlerin oluşumunu dışlamaz.
- Kimyasal uzaklaştırma, uygulama yöntemi ile asit içeren preparatlara maruz bırakılarak oluşumların ortadan kaldırılması anlamına gelir.
- Antiviral ilaçların atanması. Anti-nüks tedavisi amacıyla ve ayrıca hastalığın akut fazı sırasında gerçekleştirilir. Bu tür bir tedavi, malign bir neoplazm gelişiminin önlenmesi nedeniyle gereklidir.
- İmmünomodülatörlerin, vitaminlerin ve minerallerin atanması. İnsan papilloma virüsünün tedavisi, HPV'ye karşı mücadelede önemli olan bağışıklık sisteminin restorasyonuna ve güçlendirilmesine katkıda bulunur.
Kadınlarda HPV'yi önlemenin birkaç yolu vardır.
- Özel profilaktik aşı kullanımı.Halen, dağıtım ağında rahim ağzı ve diğer genital organların kanserini önlemek için kullanılan iki tür aşı vardır, bunlar Cervarix ve Gardasil'dir. Bu aşıların sadece sağlıklı kadınlar, yani insan papilloma virüsü bulamayanlar için geçerli olduğuna dikkat etmek önemlidir.
- Cinsel ilişki sırasında prezervatif kullanın.
- Sigarayı bırakmak ve aşırı içmek.
- Bağışıklık geliştirmek.
- Jinekoloğa düzenli ziyaretler. Doktora yapılan periyodik ziyaretler, kadınlarda tezahürün erken evrelerinde insan papilloma virüsünün saptanmasına yardımcı olacaktır ve bu, daha başarılı bir tedavinin anahtarıdır.
İnsan papilloma virüsü enfeksiyonu, yani insan papilloma virüsü enfeksiyonu, üreme çağındaki kadınlar için belirli bir tehlike arz eder. Bilimsel olarak virüsün bazı suşlarının rahim ağzı kanseri gelişimine yol açtığı kanıtlanmıştır.
Virüsün kendisinin ve mikroorganizmanın gelişiminin ilk aşamasında neden olduğu değişikliklerin zamanında tespiti, doktorun kötü huylu sürecin önlenmesi olan bir tedavi süreci belirlemesini sağlar.
Kadınlarda insan papilloma virüsü çok yaygın bir enfeksiyondur. İstatistiklere göre, bugün cinsel olarak aktif kadınların% 50'sinden fazlası virüslü.
Kadınlarda HPV kansere neden olur, ancak asemptomatik olabilir ve rutin muayene sırasında tesadüfen tespit edilebilir.
Papilloma virüsünün nedenleri farklı olabilir, ancak çoğu kez cinsel enfeksiyon bulaşma vakaları vardır. Papilloma virüsü, evle temas halinde kontamine olabilir. Doğum sırasında olası enfeksiyon, hasta bir anneden çocuğa geçme. Papilloma virüsü gelişme riski vardır:
- erken cinsel açıdan aktif kadınlar
- genellikle cinsel partnerin yerini alan bayanlar,
- hormonal bozuklukları olan insanlar
- bağışıklığı azalmış hastalar.
Hastalığın sınıflandırılması ve belirtileri
Modern tıp, kadınlarda 150'den fazla papilloma türünü ayırt eder. Bu türler arasında hem güvenli tipler hem de habis soylar bulunur. Kadınlarda Virus 68 tipi ve ayrıca HPV 58, kanserojenlik riski yüksek olan HPV tipleridir.
Toplamda insanları tehdit eden 14 papilloma virüsü türü vardır, ancak kadınlarda papilloma virüsü 68 tipi ve rahim ağzı kanserine neden olan HPV 58% 70'tir.
HPV'nin tezahür etmesi, az insanın bildiği gibi, dahası, çok sayıda insan papilloma virüsünün taşıyıcıları olduğunu bile bilmiyor. Virüs tipine bağlı olarak, HPV'nin semptomları değişecektir, ancak her tipte ortak olan birçok semptom vardır.
Bu tür işaretler arasında, siğiller dışında, benzer şekilde genital siğiller görülebilir. Çoğu durumda, HPV'nin bu belirtileri rahim ağzında, labia ve anal pasajda daha az görülür.
Bu virüs ilk enfeksiyondan 3 ay sonra ortaya çıkıyor.

HPV 68 tipi ve HPV 58 zorunlu tedavi gerektirir. Tedavinin sona ermesinden ve durumun normalleşmesinden sonra bile, hasta bir doktor gözetiminde olmalıdır.
Virüs teşhisi
Tedaviye başlamadan önce, doktor tanıyı doğrulamak için bir dizi test yapmalıdır. Gerekli sınavlar arasında not edilebilir:
- hastanın görsel muayenesi,
- kolposkopi,
- PCR analizi,
- servikal biyopsi,
- sitoloji smear,
- moleküler biyolojik test
- histolojik analiz.
Sadece hastanın test sonuçlarına dayanarak ilaç seçimi yapılır. Hiçbir durumda kendiniz için bir ilaç reçete etmeye veya bu tanıya aşina biri tarafından verilen ilaçları kullanmaya çalışmayın.
Papilloma virüsü gibi bir hastalığın tanısında çok önemli bir adım, cinsel yolla bulaşan diğer enfeksiyonların varlığının araştırılmasıdır.İstatistiklere göre, vakaların% 90'ında, bir kadının klamidya, bel soğukluğu, mikoplazmoz ve uçuklarla birlikte papilloma virüsü vardır. Birlikte enfeksiyon varsa, ilk önce tedavi et ve sonra papilloma virüs tedavisine başla.
Cinsel partnerlerden birinde papilloma virüsün varlığında, tekrar enfeksiyon riski bulunduğundan, her ikisinde de tedavi yapılmalıdır. Her iki partnerin tedavisi sırasında kontraseptif kullanmak gerekir.
İnsan papilloma virüsü enfeksiyonu en yaygın hastalıklardan biridir, tüm insanların yaklaşık% 90'ı insan papilloma virüsü (HPV) ile enfekte olmaktadır. Bu enfeksiyon, cildin üst katmanlarının büyümesini veya değişimini provoke eden tuhaf bir virüsten kaynaklanır.
Hamilelik sırasında insan papilloma virüsü

Bu enfeksiyon hamilelik sırasında hem anne hem de çocuk için çok tehlikelidir, tehlikenin nedenleri - virüsün doğum sırasında veya fetal gelişim sırasında bebeğe bulaşma olasılığı yüksektir.
Hamilelik için planlamadan önce, tüm kadınlar HPV için taranmalıdır.
Muayene sırasında bir virüs tespit edilirse, doktorlar genellikle çocuğun doğumunu ertelemelerini ve ilk önce enfeksiyonu tedavi etmelerini önerir.
İnsan papilloma virüsünün zaten hamilelik sırasında tespit edildiği durumlarda, doktorlar tedaviyi 28 haftaya ertelemeyi tavsiye eder - gelecekteki bebeğin tüm organları bu tarihte zaten oluşur ve ilaçların olumsuz etkilerinden muzdarip olmaz. Kadınlara siğiller vajinadaysa kendi başlarına doğum yapmaları önerilmez, çünkü bu durumda çocuğun enfeksiyonu riski artar.
İnsan papilloma virüsü enfeksiyonunun en büyük tehlikesi çocuk taşıyan kadınlar içindir. Fetusun korunmasına yardımcı olmak için acil önlemler alınmadığı takdirde bebeği hastalıktan zarar görebilir.
Tehlikenin ana nedeni bebeğe doğum sırasında kolayca virüs bulaşmasıdır. Bu nedenle, gebe kalmadan hemen önce kadınların vücutta bir patojen varlığının kontrol edilmesi önerilir.
Eğer bulunursa, başlangıçta tam bir tedavi görmesi gerekecek ve bundan sonra hamilelik hakkında düşünmesi gerekecek.
Gebe bir kadında papilloma virüsü tedavisi 28 hafta sonra başlayabilir. Bu zamana kadar, bebek önemli organlar oluşturacak, böylece vücudu hastalığın etkisinden dolayı acı çekmeyecek.
Doğum organlarında kondiller bulunursa, kadın doğum sırasında bebeğin bulaşmasını önlemek için kadın sezaryen kabul etmelidir.

Hamilelik sırasında Papillom - sık bir fenomen. Birçok enfeksiyonun aksine, hamilelik sırasında HPV, bebeğin veya annenin sağlığına önemli bir tehdit olarak kabul edilmez.
Hastalığın fetusun oluşumu üzerinde herhangi bir yıkıcı etkisi yoktur. Annenin genital papillomatozisi, doğum sırasında patojenin doğal yoldan bulaşmasının ciddi bir riski olduğundan, bebek için tek tehdit olabilir.
Hamilelik sırasında papillomların 16, 18 tiplerinin eğitimi: fotoğraf
HPV 16, 18 ve gebelik, bir uzmandan derhal gözlenmesi gereken durumlardır, çünkü patojenin bu türleri, kanserli bir tümör oluşumuna yol açabilir.
Hamilelik sırasında Papillomavirus (HPV) tip 16, 18 kendini en sık kadının iç bölgelerinde yoğunlaşmış olan dikenli süreçler şeklinde gösterir. Bu tür büyümelerin kanser geliştirme potansiyeli vardır. Hamile kadınlarda HPV tespit edildiğinde, kadın otomatik olarak risk grubuna girer ve bir uzman tarafından yakından kontrol edilir.
HPV'nin fetus üzerindeki etkisi nedir? Doğum sürecinde yenidoğan enfeksiyon olasılığı yüksektir. Bundan sonra, bebek solunum yolu veya ağız ve boğazda papillomatoz gelişebilir. Bekleyen annede bu tür HPV'lerin varlığı sezaryen için bir göstergedir.

Hamilelik sırasında, papilloma virüsü aktif olarak ilerler ve fetüsün hayatı için bir tehdit taşırsa, tümörlerin çıkarılması konusu göz önünde bulundurulur. Kaldırma yöntemi, kadın vücudunun durumuna ve hastalığın gelişme derecesine bağlı olarak uzman doktor tarafından seçilir.
Hamilelik sırasında Papillomas - kapsamlı ve eksiksiz bir muayene için endikasyon. Hastalığın çocuk üzerindeki olumsuz etkilerini önlemek için doktorun dikkatli bir şekilde gözlemlenmesi
Hamilelik ve HPV 31
Daha yakın zamanlarda, papilloma genotipi 31 16 ve 18'den daha az dikkat çekmiştir. Şimdi doktorların görüşü bir şekilde değişti.
HPV 31, kanser geliştirme riski üzerinde ikinci sırada. Gebe kadınlarda insan papilloma virüsünün (HPV) ortaya çıkmasının dış belirtileri, skuamöz hücre süreçlerinin gelişimidir.
Papillomatozun ana lezyonları genital bölge ve servikstir. Bu tip, genital siğillerin yokluğu ile karakterize edilir.
Bir kadın için bir virüsün ana tehlikesi, bovenoid papuloz ve neoplazi olasılığıdır. Bir çocuk için bu, doğal bir doğum sürecinde solunum yolunun viral bir enfeksiyon riskidir.
HPV 33 ve hamilelik. Bir tehlike var mı?
HPV hamilelik sırasında ne kadar tehlikelidir? Fetal yatak, kadın vücudu için güçlü bir stres. Hormonal ayarlama süreci, bağışıklığın azalması ve hızlı kilo alımı, tümörlerin aktif büyümesinin temel nedenleridir. Özellikle sık sık sürtünmenin arttığı yerlerde papiller vardır.
Papillomların klinik tabloları, büyümenin bulunduğu yere ve epitelyal lezyonun tipine bağlıdır.
- Yüzün veya boynun derisinde görünen ve kural olarak neoplazmalar estetik görünümü bozar ve ciddi sonuçları yoktur.
- Diğer papillom tipleri, örneğin, gırtlak mukozasında yer alanlarda şişlik, solunum bozuklukları, tıkanma vb.
Papillomlar sık sık, örneğin giysilere sürtündüğünde yaralanır, sonra neoplazma iltihaplanır ve kararır.
tanılama
Genç kız ve yaşlı kadınlarda papillomavirüs tedavisi sadece bir ön tanı sonrasında verilir. Aşağıdaki faaliyetlerden oluşur:
- Papillom virüsü tanısı, papillom tipini belirlemek için yapılan klinik muayene ile başlar.
- Daha fazla laboratuar testi yapılır ve erkeklerde ve kadınlarda HPV'nin laboratuvar tanısı biraz farklıdır.
Her iki cinsiyet de atanır:
- HPV'den etkilenen alanlardan alınan kazımadaki virüs miktarını belirlemek ve diğer STD'leri belirlemek için PCR teşhisi,
- virüse karşı antikorları belirleyen enzim immunoassay,
- sitolojik veya histolojik inceleme,
- anoskopi, perianal alanı büyütme altında incelemeye izin verir,
- HPV tipini ortaya çıkaran en küçük test.
Kadınlar kolposkopi ve servikal biyopsiye tabi tutulur, PAP testini geçerler.
Tedavi nasıl
Kız ve kadınlarda insan papilloma virüsünün nasıl tedavi edileceğine ilişkin tüm sorular mutlaka doktorla tartışılmaktadır.
Modern tıp, birçok kadına papilloma virüsünün aktif yayılımını bastırmada yardımcı olan kanıtlanmış birkaç teknik sunmaktadır. Bu tedavinin başarısı% 90'dır. Hasta tarafından yapılan testlerin sonuçları tedavi rejiminin belirlenmesine yardımcı olur. İlaçları ve prosedürleri seçerken, papilloma virüsü genotipine dikkat edilir.
ilaçların
Papillomarilerle ilaç tedavisi yapmak en iyisidir. Hastalığın kadın vücudunda yayılmasını ve vücutta yeni lezyonların ortaya çıkmasını önler. Bu tanı için önerilen ilaçların etkisi genellikle bağışıklık sistemini güçlendirmek ve viral hücrelerin yok edilmesini amaçlar. Aşağıdaki farmasötik preparatlar en iyi şekilde gerçekleştirilmiştir:
- "Allokin-alfa."Bu araç, antiviral immünomodülatör grubuna aittir. Yüksek onkojenik risk virüsü bulaşmış kadınlar için uygundur. İlacın aktif bileşenleri kana girdiğinde, patojenle savaşmaya başlarlar,
- "Groprinozin". Belirgin bir antiviral etkiye sahip olan bir başka etkili immünostimülan. Bu tabletler, vücudun içindeki viral patojeni yok etmek için tasarlanmıştır. Ek olarak, ilaç hastalığın dış belirtilerini gidermeye yardımcı olur,
- "Viferon". İlaç farklı farmakolojik formlarda sunulmaktadır. Kadınlarda HPV'yi sprey, merhem ve fitiller ile tedavi edebilirsiniz. İmmünomodülatör ajanın lokal bir etkisi vardır. Virüsün yayılmasını durdurmaya yardımcı olur ve cilt üzerindeki görünümünü kaldırır,
- "Genferon". İnterferon olan güçlü anti-viral ilaç. Vücudun koruyucu özelliklerini iyileştirir ve papilloma virüsünün ana belirtilerini ortadan kaldırır,
- "İsoprinozin". Hızlı ve sürekli etki ile karakterize daha az etkili immünomodülatör. Hem papilloma virüsü tedavisi hem de önlenmesi için tasarlanmıştır. Hapların kadınların bağışıklık sistemi üzerinde olumlu bir etkisi vardır.
Bazen, HPV'nin tedavisi bir enjeksiyonun yardımını gerektirir. Analiz, bir kadının vücudunda bir papilloma virüsü bulunduğunu gösterdiyse, kendisine Allokin-alfa çekim kursu verilebilir. Bu ilaç, hastalığın aktivitesini bastırmak için gerekli olan tabletlerin etkisini arttırır.
Cerrahi yöntemler
HPV'nin cerrahi tedavisi, vücut ve yüz derisindeki viral lezyonlardan hızla kurtulmanıza yardımcı olur. Papilloma virüsünün aktivitesini kendileri etkileyemedikleri için ilaçla birlikte reçete edilirler. Donanım prosedürleri sadece mevcut büyümeleri gidermek için gereklidir.
Papillomların cerrahi eksizyonuna etkili bir tedavi yöntemi denemez, çünkü lezyon bölgesinde çıkarıldıktan sonra% 55 oranında döküntü tekrar ortaya çıkar. Bunu önlemek için, doktor tarafından reçete edilen ilaçların kullanılmasına yardımcı olur.
Deri ve mukoza zarındaki viral büyümelerin giderilmesi:
- elektrokoagülasyon,
- Radyo dalgası cerrahisi,
- kriyoterapi
- Lazer tedavisi
- Bir neşter ile cerrahi olarak çıkarılması.
Doktorla birlikte hasta, papillomların donanım tedavisinin en uygun varyantını seçmelidir.
HPV 58 tipi nedir? HPV kısaltması, insan papilloma virüsünü ifade eder. Ektodermdeki epitel hücrelerini etkilediği için epiteliyopropik virüs grubuna aittir. Aktivitesi cilde, genital organların mukoza zarlarına, oral mukozaya uzanır. Aralarında HPV 58 tipi olan birkaç çeşit virüs vardır.
HPV ve çeşitleri
Parçacıkların çapı 55 nanometreye ulaşır, dış kabuktan yoksundurlar. Virüsün özelliği, cilt ve mukoza zarlarının epitelinin çoğalmasına neden olabilmesidir.
Başlangıçta girilen patojenik ortam, derinin bazal hücrelerini istila eder ve burada mikro çatlaklardan geçer. Çoğunlukla, papillomlar boynun derisinde, koltuk altlarında, kasık bölgesinde ve giysinin vücuda sıkıca tutturulduğu yerde bulunur.
Papillomlar için ortak bir yer ağız mukozası ve genital, nazofarinks'tir.
Virüs hemen kendini göstermeyebilir, birincil üreme için oturur ve uzun süre kronik bir şekildedir. Derinin üst katmanlarındaki konumu karakteristiktir ve enfekte olmuş HPV bütünleşmeleri giderek artmaya başlar. Bu fenomene hiperplazi denir. Larinksin papillomatozisi olduğunda, HPV boğazın mukozada aktiviteye başlar.
HPV türlerine ayrılmıştır, hepsi eşit derecede iyi çalışılmamıştır ve hızlı bir şekilde tedavi edilebilir. Virüs tipleri yüksek onkogenik ve düşük onkogenik olarak sınıflandırılır. HPV'nin kanser hücreleri ile ilişkisi, virüsün insan DNA genomu üzerindeki etkisinde yatmaktadır.
önleme
Günümüzde insan papilloma virüsü enfeksiyonunun çeşitli teşhisi vardır. Bu kolposkopi, sitoloji, histoloji, hem de araştırmanın moleküler-biyolojik yöntemi.
Kadınlar her 3-5 yılda bir papilloma virüsü testine tabi tutulmalıdır. Bu test papilloma virüsün kendisini tespit eder.
Zamanında tanı, kanser yüzdesini bin kez azaltır.
Şu anda virüsü tedavi eden ilaçlar mevcut değildir. Papilloma virüsünün içilmesi ve iyileştirilmesi için böyle bir hap yoktur. Fakat bağışıklık savunması üzerinde etkili olan ve papilloma virüsü yok etmeye yönelik doğal bağışıklık tepkilerini ayarlayabilen ilaçlar var.
Kadınlar, insan papilloma virüsü ile bulaşmayı önlemeye yardımcı olabilirler;
- Aşı ol. Bu önleme yöntemi hasta olmayanlar için uygundur. Bir kadında bir virüs bulunursa, aşı ona yeterli koruma sağlamaz.
- Doğum kontrolü, bu durumda prezervatif kullanmak, bir erkeğe yakın olmak,
- Aşırı içme ve sigarayı bırakmak,
- Bağışıklık sistemini güçlendirerek pazarlık edin. Bu, vitamin komplekslerine, doğru beslenmeye ve soğuk algınlığının önlenmesine yardımcı olabilir,
- Düzenli olarak yapılan muayeneler için jinekologla randevu alınız.
Her kadın insan papilloma virüsü ile enfekte olabilir. Önleme tedbirleri sadece kritik derecede yüksek olan enfeksiyon olasılığını azaltır.
Bir kadın zaten hasta ise, o zaman kendi sağlıklarını daha dikkatli bir şekilde izlemeye başlamalıdır. Bu tür bir dikkatlilik, papilloma virüsü uyku modunda kısıtlamak için uzun süre yardımcı olacaktır.
Ayrıca bir uzmanla randevu almalı ve ondan viral patojenin uyanmasına izin vermeyen önleyici ilaçlar yazmasını istemelisiniz.
Aşağıdaki koruyucu önlemler alındığı takdirde, HPV'nin insan vücuduna girmesini önlemek mümkündür:
- Cinsel ilişki sırasında cinsel prezervatif kullanmak
- alkollü içki içmeyi ve sigara içmeyi bırakmak,
- bağışıklık geliştirmek
- bir jinekoloğu düzenli olarak ziyaret et,
- zamanında aşılanmıştır.
HPV, hiçbir kadının bağışık olmadığı sinsi bir enfeksiyon olarak kabul edilir. Vücuda vücuda girmesini çeşitli önleyici tedbirlerle ve sağlıklı bir yaşam tarzını sürdürmede önlemek mümkündür. Papilloma virüsünün bir jinekologdan bir kadın için ne kadar tehlikeli olduğunu öğrenebilirsiniz.
Enfeksiyondan veya virüs aktivasyonundan kaçınmak için birkaç basit kurala uymalısınız:
- virüslü HPV ile temastan kaçının
- halka açık yerlerde kişisel hijyen kurallarına uymak,
- cilt travması için alçı kullanın.
Kadınlar bir jinekolog ile rutin kontrollerden geçirilmelidir.
Kadınlar için tehlike faktörleri
Kadınlar için en tehlikeli virüs tipleri 52, 51, 45, 39, 35, 33, 31, 18 ve 16'dır ve bunlar sıklıkla dış genital organların onkolojik hastalıklarına, anal bölgeye, uterin servikse yol açar. Ek olarak, bu suşlar her yaşta ortaya çıkabilen uterin servikste akut displaziye neden olabilir.
Virüs, hastanın jinekolojik muayenesi sırasında en sık tespit edilen uterus boynundaki erozyon gibi bir hastalığın başlangıcını tetikleyebilir. Başlatılan erozyon, genellikle kötü huylu bir tümöre neden olur. Ek olarak, zorunlu tedavi gerektiren genital siğiller de tehlikelidir.
HPV de dahil olmak üzere genital organların kronik hastalıklarında komplikasyon riski çarpıcı şekilde artar. Uzun yıllar boyunca, bir virüs kendini göstermeden bir kadının vücudunda var olabilir, ancak bu aktif bir taşıyıcıdır ve onu cinsel ve evsel yollarla bulaştırabilir.İyi huylu bir neoplazmanın kötü huylu bir hale dönüşme süreci uzun zaman alıyor.
Bir kız 30 yaşından önce bir virüs bulaştıysa, onkoloji 40 yıl sonra ortaya çıkarılabilir. Bu nedenle, hastalığın gelişiminin erken bir aşamasında teşhis etmek için jinekoloğu düzenli olarak ziyaret etmek önemlidir.
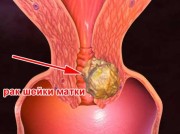
Hamilelik sırasında virüs
Hamile kadınlarda papilloma virüsüne özel dikkat gösterilmelidir, çünkü bu enfeksiyon hem anne hem de fetüs için tehlikelidir. Bir kadın virüsü çocuğa utero (oldukça nadir görülür) veya doğal doğum sürecinde, çocuk en sık görülen annenin doğum kanalından geçtiğinde bulabilir.
Bu nedenle, anket planlanan hamilelikten önce yapılmalıdır. Virüs testi pozitifse, doktor tedavi süreci tamamlanıncaya kadar hamilelikten kaçınmanızı önerir.
HPV hamilelik sırasında zaten tespit edilmişse, tedavi ancak çocuğun tüm hayati organlarının oluştuğu 28 hafta sonra gerçekleştirilebilir.
Terapötik önlemler mümkün değilse ve etkisizse, çocuğun annenin doğum kanalıyla temasını önlemek için sezaryen yapmanın belirtileri vardır.
Risk grupları
Papilloma virüsü enfeksiyonu riski vardır:
- zayıf bağışıklık sistemi olan insanlar
- son bulaşıcı ve viral hastalıklar,
- Kontrolsüz ilaç kullanımını kötüye kullanan hastalar,
- kalıcı bir cinsel partneri olmayan kadınlar
- Korunmasız seks yapan kadınlar ve erkekler,
- alkol, nikotin, uyuşturucu madde hayranları.
Tıbbi araştırma verilerine göre, kadınlar papilloma virüsü ile erkeklerden çok daha fazla enfekte oluyor. Bu kısmen zayıf bir bağışıklık sistemine bağlıdır. Kuluçka süresi virüs tipine ve ilişkili faktörlere bağlıdır. Kural olarak, hastalık asemptomatiktir.

Tedavi taktikleri
Kötü huylu tümörlerin oluşumunu önlemek için, çeşitli yollarla gerçekleştirilebilen HPV'nin zamanında tedavisi gerekir. Her durumda, semptomlara bağlı olarak bireysel bir şema seçilmiştir.
Papilloma virüsü içindeki tümörlerin çıkarılması, yöntemlerden biri ile gerçekleştirilebilir:
- yerel müstahzarlar (merhemler, halk ilaçları, papillom giderici kremler),
- Geniş papillom lezyonlarında en sık kullanılan etkilenen dokunun cerrahi olarak çıkarılması,
- cilt neoplazmı sıvı azotla dondurularak dondurularak yıkım,
- radyo dalgası bıçağıyla radyo dalgası pıhtılaşması. Bu teknik en çok genital siğilleri gidermek için kullanılır,
- kondillerin elektrokoter tarafından veya yüksek frekanslı ışınlar kullanılarak eksize edilmesi (diathermocoagulation),
- Lazer radyasyonuyla tümörlerin çıkarılması. Bu yöntem hamile kadınlarda kondilleri çıkarmak için kullanılabilir, ancak bu işlemin dezavantajı skar dokusu oluşumu olasılığıdır,
- asit şeklinde müstahzarlarla cilt büyümesini gidermenin kimyasal yöntemi.
İnsan papillomlarından kurtulmanın radikal yollarına ek olarak, hastaya immün uyarıcı ve antiviral ilaçlar verilir.
İlaç tedavisi, çeşitli alevlenmeleri önlemek için önemli olan insan bağışıklık sisteminin güçlendirilmesine ve onarılmasına yardımcı olur.

Önleyici tedbirler
Papilloma virüsünün ana iletim yöntemi, cinsel ilişkilerde sık görülen değişikliklerin yanı sıra, yakın ilişkiler sırasında kontrasepsiyonun olmamasıdır. Prezervatifler enfeksiyonu önlemek için kullanılmalıdır, ancak tam koruma konusunda% 100 güven sağlayamasalar da. Ek olarak, tek eşli ilişkiler, enfeksiyonun yayılma olasılığını önemli ölçüde azaltabilir.
Kızların papilloma virüsü Cervarix'e (18 ila 16 virüs türü) karşı aşılanması özel bir koruyucu önlemdir. Bu aşı, rahim serviks kanseri gelişme riskine karşı koruma sağlayabilir, ancak kondillere karşı etkisizdir.
Başka bir aşılama ilacı, rahim ağzı kanserini ve genital siğillerin oluşumunu önleyen 18, 16, 11 ve 6 virüs tipleriyle savaşan Gardasil'dir. Daha sonra, aşılanan kadının düzenli olarak sitolojiyi bulaşması gerekir.
Sonuç
Bugün papilloma virüsü için evrensel bir çözüm olmadığını bilmelisiniz, ancak insan vücudunda mevcut virüsü bastırmak için birçok yöntem geliştirilmiştir.
Bu virüsün bir kadın için olumsuz etkisi, genital organların kanser olasılığıdır, bu nedenle kendi vücudunuzun durumunu izlemek ve şüpheniz varsa, yardım almak için yüksek nitelikli bir uzmana danışmanız önemlidir.
Bununla birlikte, hiç kimse enfeksiyona karşı sigortalı değildir, ancak, temel önleyici tedbirleri gözlemlerken, komplikasyon riskini en aza indirmek, böylece kadının sağlığını ve gelecekteki yavruları korumak oldukça mümkündür.
Başka kim risk altında?
Sigara içen kadınların bağışıklıklarını her zaman azaltmış, kronik hipoksiden muzdariptir. Ve bu gibi durumlarda, virüs, kanser hücresi yeniden düzenlemesini tetikleme şansı çok daha yüksektir.
Ayrıca bağışıklık sistemini azaltan hormonal ilaçları uzun süredir kullanan kadınlardır.
Kronik bir hastalığı olan kadınlar. Çünkü kronik, bağışıklık koruması ve vücut direncinde bir azalmaya neden olur.
Yüksek bir viral yük durumunda, azalan bağışıklık arka planına karşı, virüsden etkilenen hücreler kontrolsüz bir şekilde büyümeye başlar ve böylece kanserli bir tümör oluşturur. Bu işlemi durdurmanın tek yolu vücudu belirli antikorlarla doyurmaktır.
Kötü huylu bir tümör, kadınlar için çok önemli olan doğurganlık kaybı, üreme fonksiyonudur. Bu nedenle, tümör ne kadar erken tespit edilirse tedavi o kadar erken reçete edilir, sonuç o kadar iyi olur.

papilomatosis
Bu multipl papillomların oluşumudur. Papillomların en yaygın etken maddesi insan papilloma virüsüdür.
Papilloma, epitelden oluşan ve yüzeyde bir papilla oluşturan iyi huylu bir tümördür. Cilt üzerinde oluşturulmuş. Ağız mukozasında, burun, yemek borusu, gırtlak, mesane ve üreterler, böbrek pelvisi, serviks, vajina, vb. Yüzün derisinde ve ayrıca boynunda sıklıkla kozmetik kusurlar oluşturur. Larinksin mukoza zarındaki papillomlar nadiren solunum veya ses bozulmasına yol açmaz.
HPV'nin kadınlar için tehlikesi nedir?

Diğer hastalıkların aksine, kadınlarda insan papilloma virüsü etkisiz bir aşamada olabilir ve vücudun güçlü bir koruyucu işlevi ve provoke edici faktörlerin yokluğu ile yaşamın sonuna kadar görünmez. Hastalığın aktif fazının başlangıcı asemptomatik olabilir ve bu da ek bir tehlike oluşturur. Bu mikroorganizmanın aktivitesi, vücutta büyümelerin ortaya çıkmasına neden olur. Kadınlarda bulunan papillomlar (resme bakın) rahatsızlığa neden olur ve yaşam kalitesini etkileyebilir, bunun yanı sıra sağlık için bir tehdit oluşturur.
Bu hastalığın ilk belirtilerinde, hastalığın ihmal edilmesi ve bağışıklık sisteminin işlevselliğinin daha da zayıflamasının yanı sıra bir dizi başka faktörün (hormonal yetmezlik, kalıtım, eşlik eden hastalıklar) var olan büyümelerde ve yenilerin ortaya çıkmasında artışa yol açabileceğinden tedaviye başlamak gereklidir. Ayrıca, kadınlarda HPV (papillomavirüs) (resme bakın) genellikle yakın yerlerde (anorektal bölge, üreme organları) dorukta büyüme oluşumu ile kendini gösterir.
Tümörün vajina içindeki ve rahim ağzındaki ilk aşamalarında herhangi bir his oluşturmaz.Bunları sadece bir jinekolog tarafından yapılan bir muayene sırasında tespit edin. Kadınlarda papilloma virüsü ile mücadelede zamanında tanı çok önemlidir, çünkü hastalığın daha asemptomatik seyri birçok ilişkili hastalığın (erozyon, displazi, iltihaplanma) ortaya çıkmasına neden olabilir. Ek olarak, kadınlarda insan papilloma virüsünün ana tehlikesi (resme bakın) onkolojik bir sürecin gelişmesidir. Enfeksiyon aktivitesinin bir sonucu olarak, iyi huylu büyümelerin malignite eğilimi vardır (malign olanlara dejenerasyon). Bu hastalık öyküsü, rahim ağzı ve vajinada kanser gelişimine yol açabilir.
Çoğu virüs suşunun belirli bir pencere tehlike durumuna sahip olduğuna dikkat edilmelidir. Ancak bu tiplerden birinin tanısı bile% 100 olasılık ve hastalığın kaçınılmaz onkolojik seyri anlamına gelmez. Zamanında tanı ve uygun tedavi rejimi hastanın durumunu önemli ölçüde iyileştirebilir.
HPV 16, 18, yüksek onkokaliteye sahip suşlara atfedilmelidir, kadınlarda, genital organların mukozalarında lokalize olur ve kendisini brokoli gibi görünen kondilomatous büyümeleri şeklinde gösterir. Terapötik önlemlerin ilave yokluğu, kanser tümörlerinin (kanser) gelişimi ile doludur.
Papilloma virüsü 16.18 suşlarına ek olarak, kadınlarda başka onkogenik HPV tipleri de vardır. Bunları belirlemek için spesifik teşhis yöntemleri kullanılır (testler, görsel inceleme). Doktorlar, enfekte olmuş bir eşle korunmasız cinsel temasın ortaya çıkmasının asıl nedenini düşünmektedir. Papillomavirüs (HPV) 31, kadınlarda 33 tipi servikste kanser tümörlerinin ortaya çıkmasına ve ayrıca neoplazi 2, 3 aşamaları şeklinde bir komplikasyona neden olabilir. Genellikle küçük ağrı eşlik eden enflamatuar süreçler teşhis etti. Görsel olarak, bu tür bir enfeksiyon, en yüksek büyüme oranlarıyla kendini gösterir. Erken evrelerde, bir kadın varlıklarını hissetmeyebilir. Daha sonra aktif bulaşıcı bir sürecin semptomları ortaya çıkmaya başlar. Kadınlarda HPV tip 31 aynı zamanda labia minora üzerindeki tümörlerin görünümünü tetikleyebilir ve bu da önemli bir rahatsızlığa neden olur.
Genellikle jinekologlar, HPV tip 35'in etkisinden kaynaklanan onkojenik büyümeleri teşhis eder. Kadınlarda şiddetli kaşıntı ve ağrı ile birlikte ağır akıntı oluşabilir. Bu enfeksiyon türünün en yaygın kurbanları genç kızlardır. Ancak iyi haber şu ki, bu süre zarfında virüsün bağımsız olarak elimine edilmesi, herhangi bir tedavi yapılmadan gerçekleşebilir. Bu, enfeksiyonu kendi kendine etkisiz hale getirebilen oldukça güçlü bir bağışıklıktan kaynaklanmaktadır. Ancak bu altı ay içinde gerçekleşmediyse, bir uzmandan yardım istemeniz gerekir.
Papilloma virüsü tip 39 da, kısıtlanmış olanlar için geçerlidir. Kadınlarda, bu suşun teşhisi, bir jinekolog ve bir proktolog tarafından yapılan ön görsel muayeneden oluşur, çünkü patojen, sadece vajinada ve servikste değil, aynı zamanda anorektal bölgede de tümörlerin görünmesine neden olabilir. Kadınlarda HPV tip 39 aktivitesinin nedeni hormonal yetmezlik ve bağışıklık sisteminin zayıflamasıdır. Ortaya çıkan büyüme sivri bir şekle sahiptir ve hızla büyüyebilir. Gebelik taşıyan kızların yanı sıra (menopoz döneminde) olgun kadınlar için karakterize edilmiştir.
Orta yaşlı kadınlarda HPV tip 44, 45 en sık teşhis edilir. Bu papilloma virüsü suşlarının aktivitesinin karakteristik sonuçları, displazinin 2, 3 derece gelişmesidir. Bu komplikasyon yaklaşık 5 yıl sonra rahim ağzı kanseri oluşumuna yol açabilir. Tüm hastaların% 20'sinde, kötü huylu bir tümörün geri dönüşümsüz gelişimi teşhis edilir.
HPV 52 hakkında konuşursak, kadınlarda vajinada ve cinsel organların dış dokularında kondilomatöz büyümenin büyük bir topluluğu olarak görünür. Bir jinekolog tarafından incelendiğinde, kadınlarda papilloma virüsü tip 52 anorektal bölgede bile ortaya çıkabilir. Bu türün özelliği, uzun süre aktif olmayan bir durumda kalabilmesi ve vücut güçlü hormonal şoklar yaşadığında yaşla kendini gösterebilmesidir. Zayıf cinsiyetteki genç kadınlar bu tür enfeksiyon riski altında değildir.

Çok sık, genç kızlara (gençlere) ve olgun kadınlara papilloma virüs (HPV) 51, 56, 58, 59 tanısı konur. Kadınlarda, esas olarak vajina ve uterusu etkiler. Bazı vakalarda, hastalık ilerlediğinde, neoplazmaların labiada en yüksek büyüme şeklinde görünmesini gözlemlemek mümkündür. Bu tip patojen onkogeniklik açısından sözde alfa grubuna aittir. Enfeksiyonun ilk aşamaları asemptomatiktir ve bu da etkili terapötik müdahalelerin kullanılmasını zorlaştırır. Eğer tedavi edilmezse ciddi komplikasyonlar ortaya çıkabilir (displazi 1, 2, 3 aşama, erozyon, karsinom). Bir kadının genital organlarının dokularının hücreleri, kanser hücrelerine yeniden doğar. Bu işlem yavaş. HPV faaliyet süresi 15 yıla kadar olabilir. Bu süre zarfında, hastalığın geçmişini önemli ölçüde iyileştirebilirsiniz. Eğer tedavi edilmezse ölümcül olabilen geri dönüşümsüz bir işlem gerçekleşir. Doktorlar zamanında tedaviye başlamak için rutin kontrolleri atlamamanızı tavsiye eder. Kadınlarda HPV tip 51, 56 bir dizi test kullanılarak teşhis edilir (PCR, ELISA). Bundan sonra, doktor tıbbi prosedürlerin bir ders reçete eder.
RF SAĞLIK BAKANLIĞI: Papillomavirüs en onkogenik virüslerden biridir. Papilloma melanom olabilir - cilt kanseri!
Daha az tehlikeli olmayan onkogenik, kadınlarda HPV 53, 66, 68, 73, 82 tiplerini içerir. Yeterli tedavi olmaması ürogenital bölgede malign tümörlerin oluşumuna da yol açabilir.
Kadınlarda HPV 16, 18 tipi: tanım, karakterizasyon, tanı
Tıbbi uygulamaya göre, kadınlarda papilloma virüs 16, 18 en tehlikeli hastalığa neden olmaktadır - rahim ağzı kanseri. Kanser sürecinin olasılığı% 20'dir. Risk altındaki 15 yaşından küçük kızlar ve 28 yaşından büyük kadınlar. Kadınlarda HPV için kuluçka süresi yaklaşık 30-45 gündür. Bu enfeksiyonun birçok türü için, erken evrelerde asemptomatik bir seyir karakteristik bir özelliktir. Uzun yıllar boyunca hasta patolojinin varlığından haberdar olmayabilir.
Kadınlarda papillomavirüs DNA 16, 18 tipi, hücrenin DNA'sının yapısına sokulur ve genetik seviyede sabittir. Bu nedenle patojeni tamamen yok etmek mümkün değildir. Bilim adamları genel sağlığı etkilemeden bu sorunu çözmenin yollarını arıyorlar. Şimdi kanseri önlemeyi amaçlayan çok sayıda etkili yöntem var.
HPV (tip 16, 18) kadınlarda, mukoza zarlarında genital siğiller şeklinde kendini gösterir. Kadınlarda tip 16, 18 tipinde papillomların cilt kıvrımlarında ve yağ birikintilerinde oluşabileceği durumlar vardır.
Papilloma virüsü 16, 18 kadınlarda tanısı için en doğru yöntem PCR'dir (polimeraz zincir reaksiyonu). Test için malzeme bir smear. Bu analiz, hastalığın evresini ve bu bulaşıcı süreçte gelişen virüslerin sayısını (viral yük) gösterir. Ayrıca, doktor hibrit nöbet gibi bir teşhis yöntemi kullanabilir. Bu, daha karmaşık, modern ve en doğru bir analizdir. Bir kadının DNA'sı çalışılarak yapılır. Analiz için malzeme mukoza zarından sıyrılıyor.
Modern terapi yöntemleri, antiviral ilaçların yanı sıra bağışıklık sisteminin işlevselliğini güçlendirmeyi amaçlayan ilaçların kullanımından oluşur.Bu gruptaki en iyi ilaçlar arasında Isoprinozin, Immunomax, Viferon vardır. Aşırı durumlarda, fizyoterapi veya cerrahi yöntemlerden biri reçete edilir.
Kadınlarda HPV'yi teşhis etmek için hangi yöntemler kullanılır?
İnsan papilloma virüsü, vücudun herhangi bir yerindeki kadınlarda kendini gösterebilir. Psikolojik bakış açısından, göze çarpan bölgelerdeki neoplazmalar (boyun, sırt, karın, yüz, el) belirli rahatsızlıklara neden olur. Böyle bir kozmetik kusurun ortaya çıkması, HPV enfeksiyonunun varlığı ile ilişkilidir. Kadınlarda bu gerçek, çabucak kurtulmanız gereken beklenmedik bir sıkıntı olarak algılanır. Hastalıkla etkili bir mücadeleye başlamak için, bir dizi çalışma yapmanız gerekir. Özleri nedir?
Kadınlarda HPV'nin teşhisi jinekolog ziyareti ile başlar. Görsel bir muayeneden sonra, doktor, özel bir kolposkop aparatı yardımıyla, vajina ve serviks üzerine bir çalışma yürütür. Bu işleme kolposkopi denir. Servikste veya vajinanın duvarlarında büyüme olup olmadığını belirlemek gerekir.
Bazı uzmanların, potansiyel olarak enfekte olmuş bir partnerle korunmasız cinsel ilişkiden sonraki 2-3 hafta içinde önerdikleri, bir muayenenin yapıldığı ve papilloma virüsü için bir dizi test yaptıkları belirtilmelidir. Kadınlarda, bu olay biraz zaman alacak ancak gelecekteki tehlikeli sonuçları önleyecektir. Zamanında tanı ve tedavi, virüsün vücuttaki aktivitesini gösterir.
Birçok kadın HPV'nin nasıl tespit edileceği hakkında sorularınız mı var? Kadınlarda aşağıdaki teşhis çalışmaları yapılır:
- Digene-testi. Bu, kadınlarda HPV için en gelişmiş (yenilikçi) testtir. Bu teknik sayesinde, enfeksiyonun tipini, ömrünü, gelişim evresini, suşun onkogenliğini öğrenebilirsiniz. Çalışmanın materyali, vajina, üretra, serviksden epitel dokusu kazımaktır. Etkilenen hücreler de incelenebilir. Menstrüasyon sırasında kadınlarda papilloma virüsü ile ilgili bir leke alınmaz.
- PCR. Polimeraz zincir reaksiyonu kullanan teşhis metodu en yaygın kullanılan ve en sık kullanılan yöntemdir. Kadınlarda HPV (papilloma virüsü) testi nasıl yapılır? Herhangi bir biyolojik materyal (idrar, damardan kan, vajinal akıntı) çalışılabilir.
- sitoloji. Bu tanı yöntemi sağlıklı hücrelerin hastalıklı olanlara oranının belirlenmesinde kullanılır. Enfekte hücreler yapılarını değiştirme eğilimindedir (iç yapı, fizyolojik ve fonksiyonel parametreler, kimyasal bileşim). Tıpta böyle bir işlemin bir adı vardır - koilositoz. Detaylı bilgi için kadınlarda HPV üzerine kazıma yapılır.
- biyopsi. Bu analiz, dokunun bir kısmını (biyolojik materyal) uzaklaştırmayı içerir. Aşırı durumlarda yapılır. Canlı bir dokudan veya mukoza zarından bir biyopsi alınır.
Teşhis sırasında, hasta birkaç uzmana katılabilir. Jinekoloğa ek olarak, bir üroloğun, bir dermatovenerologun, bir cerrahın ve bir immünolojistin yardımına ihtiyaç duyabilirsiniz (hepsi bir kadında HPV tipine, işlemlerin yerine, virüs yüküne ve bağışıklık sistemine bağlıdır).
Kadınlarda HPV'nin nedenleri: bulaşmanın ana yolları ve virüs aktivasyonunu etkileyen faktörler
Birçok genç kız ve insanlığın güzel yarısının olgun temsilcileri, tehlikeli bir enfeksiyonun bedenlerine girdiğinden şüphelenmeyebilir. Enfeksiyona ne sebep olabilir? HPV kadınlarda nereden geliyor?
Hastaya bağlı olmayan faktörler var. Bunlar anneden doğum sırasında kalıtım ve patojen bulaşını içerir. Bu gibi durumlar, yaşam sürecinde enfeksiyon kazanımından çok daha küçük bir yüzdeyi oluşturur.
Dişi papillomanın erkeklerde papillomatozdan çok daha tehlikeli olduğu belirtilmelidir. İstatistiklere göre kızlarda onkoloji
EC, güçlü cinsiyete göre% 70 daha yüksek.
Papilloma virüsünün kadınlarda ana nedenleri nelerdir? İletimin ana yollarını göz önünde bulundurmalısınız:
- Cinsel. Kız ve kadınlarda HPV virüsü, enfekte bir eşle cinsel temastan sonra ortaya çıkar. Her türlü cinsiyetin tehlikeli olduğu belirtilmelidir (vajinal, anal ve hatta oral okşamak). Tıbbi uygulamaya göre, bariyer doğum kontrol yöntemleri bile papilloma virüsü ile enfeksiyonun önlenmesini garanti etmez. Kadınlarda, hastalığın nedenleri sık eşlerin değişmesiyle ilişkilidir. Vücutta, patojen hızla kök alır ve inkübasyon süresinden geçer. Enfeksiyon sırasında bağışıklık sistemi zayıflarsa, hastalığın hızlı gelişme riski ve dolayısıyla onkolojik risk önemli ölçüde artar.
- Dikey. HPV, doğum kanalının geçişi sırasında çocuğa iletilir. Bir kadının vajinada büyümesi durumunda, enfeksiyon riski artar.
- Temas ve ev. Papilloma ile enfekte olabilirsiniz, hasta bireyin kişisel eşyalarını kullanarak ve hatta normal bir el sıkışma ile.
Bağışıklık sistemi iyi çalışırsa, HPV'nin rahatsız edici semptomları olan bir kişiyi rahatsız etmeyeceği ve zamanla kendi kendine ortadan kaldıramayacağı bilinmektedir.
Ayrıca virüsün aktivitesini etkileyen faktörler vardır. Bunlar şunları içerir:
- Bağışıklık sisteminin fonksiyonelliğinin azalması. Bu, kadınlarda HPV'nin ana nedenidir. En sık, bu durum 30 yıl sonra gözlenir. Ayrıca, dengesiz bir yaşam tarzı (düşük standart altı diyet, kötü alışkanlıklar) ve enfeksiyonların vücudun koruyucu işlevi üzerinde olumsuz etkisi vardır.
- Hormonal bozulmalar. Bu nedenle papillomlar ergenlik döneminde çok genç yaştaki kızlarda görülür. Genellikle hormonal bir dengesizlik, kontraseptiflerin uzun süreli kullanımına yol açar. Hormonları etkiler ve kadınlarda papillomavirüs aktivitesinin tezahürüne katkıda bulunur. Gebe kadınlarda boyun, göğüs ve vücudun diğer bölümlerinde çoğalan büyümelerin nedeni de bu dönemde hormonal dengesizliklerde yatmaktadır. Bu nedenle, birçok kadın doğumdan sonra siğillerin bağımsız olarak kaybolduğunu belirtmiştir.
- Eşlik eden hastalıklar ve vajinanın bozulmuş mikroflorası. Bakteriler, virüsler ve mantarların (trichomoniasis, chlamydia, HIV, kandidiyazis, ureaplasmosis, sifiliz) neden olduğu çeşitli enfeksiyonlar, virüsü harekete geçiren ve büyümeye neden olabilecek lokal ve genel bağışıklık üzerinde zararlı bir etkiye sahiptir.
Kadınlarda HPV tedavisinin ilkeleri. Hastalığın tedavisi nedir?

Kadınların papillomatozu en sık görülen ve tehlikeli hastalıklara güvenle bağlanabilir. Terapi iki yönden oluşur:
- immünomodülatör ve antiviral ilaçlar.
- yıkım büyümeleri.
Bazı hastalar geleneksel tedavi yöntemlerini kullanır (kırlangıçotu, sarımsak, bitki ya da doğal yağ kullanımı).
Kadınlarda viral papillomanın, sadece deneyimli bir uzman gözetiminde ve geleneksel ilaç preparatları ile kombinasyon halinde halk tarifleri kullanılarak tedavi edilebileceği belirtilmelidir.
En sık bu tür antiviral ve immünomodülatör ilaçlar reçete:
Yıkıcı bir etkiye sahip olan sitostatikler de kullanılır (5-floroürasil, Podofillin).
Vücuttaki gelişmeleri gidermek için aşağıdaki yöntemlerden birini kullanabilirsiniz:
- Lazer tedavisi. Bugün, bu oldukça yaygın bir yöntemdir, özü lazer ışınlarının dermisinin patolojik büyümesi üzerindeki etkisinde yatmaktadır. Tekniğin birçok avantajı vardır: ağrısız, kan eksikliği ve izler.
- Cryodestruction. Dokuları donmuş ve sağlıklı hücreler tarafından reddedilmiş bir sonucu olarak, sıvı azot maruz kalma.
- elektrokoter. Prosedürün özü, yüksek frekanslı akım ile büyümeleri ortadan kaldırmaktır.
- Radyo dalgası eksizyonu. İşlemlerin dokularının buharlaşmasından dolayı elektromanyetik dalgalar kullanılır. Surgitron aparatı sayesinde bu manipülasyonun gerçekleştirilmesi mümkündür.
- Cerrahi kaldırma. Bugün çok nadiren, sadece onkoloji şüphesi durumunda atanmaktadır. Diğer yöntemlerin aksine, avantajı eksize edilen dokunun korunmasıdır. Bu histolojik inceleme yapmayı ve formasyonun malign olup olmadığını tespit etmeyi mümkün kılar.
Enfeksiyon yolları
Pek az insan kadınlarda HPV enfeksiyonu nedir hakkında tam bir fikre sahip değil. Tip ve onkojenik riskten bağımsız olarak, doktorlar patojeni iletmek için çeşitli yollar belirler.
Dikey. HPV, doğum kanalından geçerken anneden çocuğa bulaşır. Tümörler vajina duvarlarında yer alırsa, risk birkaç kez artar. Daha sonra yenidoğan laringeal papillomatozis gelişebilir (oral mukoza üzerinde büyür, larenks).
 Cinsel. Özellikle tehlikeli, herhangi bir biçimde korunmasız yakın temastır. Risk altındaki, eşler arası ilişkilerin eşi, sık sık değişen eşleri olan kadınlar. Bariyer kontraseptifleri kullanırken, prezervatif içindeki gözenek boyutu virüsün çapından biraz daha büyük olduğu için vücuda nüfuz etme olasılığı azaltılır, ancak tamamen önlenemez.
Cinsel. Özellikle tehlikeli, herhangi bir biçimde korunmasız yakın temastır. Risk altındaki, eşler arası ilişkilerin eşi, sık sık değişen eşleri olan kadınlar. Bariyer kontraseptifleri kullanırken, prezervatif içindeki gözenek boyutu virüsün çapından biraz daha büyük olduğu için vücuda nüfuz etme olasılığı azaltılır, ancak tamamen önlenemez.
Temas ve ev. Bazı suşlar enfekte bir kişiden sağlıklı bir insana ev eşyaları, iç çamaşırları yoluyla bulaşır. Patojen hasarlı ciltte biyolojik salgılarla (tükürük, ter, kan damlaları) veya bir el sıkışma sırasında bulaşabilir. Halka açık yerleri ziyaret ederken yüksek bir enfeksiyon olasılığı vardır - sauna havuzları, çünkü virüs nemli bir ortamda canlılığı koruyabilir.
Otoenfeksiyon. Cildin bütünlüğünün tehlikeye girdiği bölgelerdeki büyüme veya sürtünmeyi keserken.
Erken evrede belirtiler
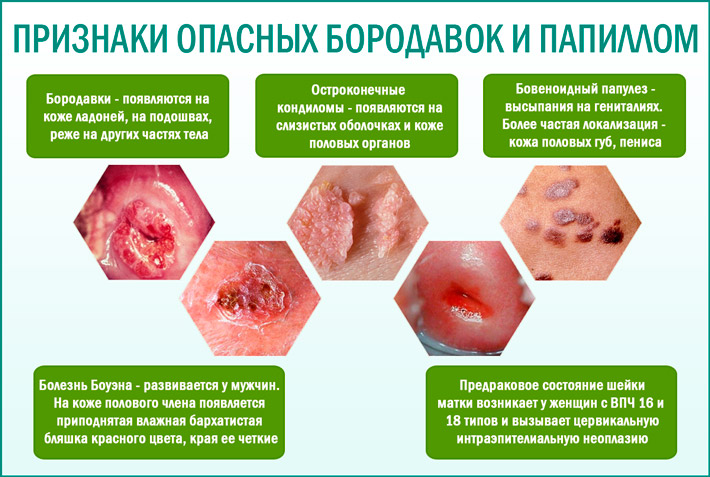
Bağışıklık sistemi, HPV'ye karşı olanlar dahil birçok hastalığa karşı koruma sağlayabilir. Mekanizma güçlü ise, virüsün gelişiminin erken bir aşamasında üstesinden gelmek mümkündür. Fakat ilk sağlık problemleri ve vücudun zayıflaması ile aktivitesini harekete geçirir ve sonra tamamen kendini gösterir. Kadınlarda HPV'nin belirtileri, hangi suşun sızdığına ve hangi akış biçimini seçtiğine bağlıdır. Vücut üzerinde şekil, büyüklük ve yapı bakımından farklılık gösteren, büyüme şeklinde oluşurlar.
- Papilloma. Tek tek veya gruplar halinde oluşan, ince bir kök üzerinde mantar oluşumları. Açık pembeden koyu kahverengiye kadar farklı tonları vardır. Kadınlarda daha sık görülür ve iyi huylu bir yapıya sahiptir.
- Siğiller. Cildin yüzeyinin biraz üzerinde yükselen düz büyüme, alev alabilir ve ağrıya neden olabilir. Dışarıdan mantar kapağını andırırlar ve en büyük sürtünme bölgelerinde görülürler. Tabanda yer alan oluşumlar bir çubuk varlığı ile ayırt edilir.
- Genital siğiller. Birleşen lahana çiçeği gibi görünen papillaya benzeyen küçük genişlemeler. Bunlar, mukoza zarının iç yüzeylerinde ve ayrıca perine, anüs ve dış genital organlar alanında oluşmaları bakımından farklılık gösterirler. Neoplaziler kolayca yaralanır ve kanamaya neden olur. Büyüme durumunda, vajinanın lümeni ile örtüşür, doğal doğum veya cinsel ilişki için zorlaşır.
- Displazi. Prekanser aşamasında gelişir ve klinik bulguları yoktur. Bir kural olarak, servikste kolposkopi sırasında teşhis sürecinde tespit edilir. Tedavinin yokluğunda bir kansere dönüşür.
Virüs Aktivasyonuna Giden Faktörler
Bağışıklık sisteminin normal işleyişi ile HPV'nin uzun süre aktif olmayan bir durumda kalabileceği, yıllarca süren ve sonunda kendini ortadan kaldırabildiği kanıtlanmıştır. HPV'nin kadınlarda ortaya çıkmasının aşağıdaki nedenleri varsa, patoloji geliştirme riski artar:
- sağlıksız beslenme
- beriberi,
- metabolik işlemlerin ihlali,
- içme veya sigara gibi kötü alışkanlıklar ve bağımlılıklar,
- Erken cinsel başlangıç veya sevişme,
- cinsel partnerlerin sık değişmesi
- kürtajlar, doğum sonrası komplikasyonlar,
- inflamatuar ve bulaşıcı hastalıklar,
- doğum kontrol haplarının uzun süreli kullanımı,
- rahim ağzının patolojisi - erozyon, ektopion,
- CYBE - bel soğukluğu, klamidya, ureaplasmosis.
Sık sık endokrin bozuklukları, düzenli stresli durumlar, uzun süreli depresyon, viral bir enfeksiyonun gelişmesinde tetikleyici bir faktör haline gelir.
Onkojenik suşlar
100'den fazla insan papilloma virüsü suşunun, birçoğu tamamen incelenmiş olan tıpta bilinmektedir. Bunların çoğu, kanser gelişimi neredeyse imkansız olduğunda, düşük ve orta onkojenik riski olan ilk iki kategoridir.
Enfeksiyon ilk iki yıl içinde vücuda girdikten sonra, kadınların% 15-30'unda organın hücresel seviyedeki yapısal değişiklikleri tespit edilir. Yıkıcı etkisi malign süreçlerin oluşumuna yol açar.
Kanser ve enfeksiyonun diğer etkileri
Tedavinin yokluğunda, yüksek onkojenik risk virüsü ile enfekte olmuş bir kadın, displazi ve ardından rahim ağzı kanseri riskini arttırır. Güçlü bir bağışıklık ile, bu işlem 10-20 yıl geciktirilebilir. Aksi takdirde, süre 4-5 yıl kısalır. Onkoloji, 42 yaş ve üstü hastalarda tespit edilir. Bunun nedeni vücuttaki değişiklikler, eşlik eden hastalıklar ve bağışıklık savunmasının zayıflamasıdır.
Virüs tespiti için testler
Kadınlarda HPV, vücudun herhangi bir bölgesinde bireysel büyüme olarak kendini gösterir. Görünür alanlarda (yüz, boyun, kollar, sırt, karın) belirmesi durumunda en büyük kozmetik kusuru temsil ederler. Enfeksiyondan hızla ve mümkünse sonuç alınmadan kurtulmak için doktorlar bir dizi çalışmadan geçmelerini önerir.
 Dış oluşumlar varsa, papilloma virüsü için test yapmak gerekli değildir. Aşağıdaki teşhis çalışmalarını yapmak için hastalığın gizli bir formundan şüpheleniyorsanız zorunlu olarak kabul edilir.
Dış oluşumlar varsa, papilloma virüsü için test yapmak gerekli değildir. Aşağıdaki teşhis çalışmalarını yapmak için hastalığın gizli bir formundan şüpheleniyorsanız zorunlu olarak kabul edilir.
- PCR. Bir polimeraz zincir reaksiyonu kullanan, son derece bilgilendirici modern teknik, en erişilebilir ve yaygın olarak kabul edilir. Test için vücudun herhangi bir yerinden alınan uygun bir analizdir.
- Digene-testi. Enfeksiyon türünü, gelişim evresini, dersin doğasını, süreyi ve onkogenik tehlikeyi belirlemeyi amaçlayan en ileri araştırma yöntemi. Malzeme, üretranın, vajina, serviksin mukoza epitelinden sıyrılıyor. Bir smear da uygundur, ancak adet sırasında alınmaz.
- Sitoloji. Bu yöntem, atipik yapıların karakteristik değişikliklerini ve kimyasal bileşimini tanımlamak için hastalıklı ve sağlıklı hücrelerin oranını belirleyen viral yükü belirlemeye yardımcı olur. Çalışma için epitel dokusu kazıma alınır.
- Biyopsi. Sonuçları netleştirmek ve tanıyı doğrulamak için yapılır. Bunu yapmak için, etkilenen deriden veya mukoza zarından bir doku örneği alınır.
Muayene sürecinde, hasta sadece uzman jinekologu değil, ürolog, cerrah, dermatolog ve immünologu da ziyaret etmelidir. İstişare, enfeksiyonun niteliğine ve klinik belirtilerin özelliklerine bağlı olarak atanır.
Kadın papillomatozunun tedavisi
Kadınlarda HPV tedavisi, enfeksiyon biçimine bağlıdır. Derideki büyüme mevcudiyetinde iki yönde gerçekleştirilen karmaşık terapi uygulanır:
- tümörlerin imhası
- ilaç almak.
Yardımcı bir yöntem olarak, popüler halk ilaçları reçete edilir. Bu durumda bile, istenmeyen yan etkilerden kaçınmak için ilaç bir doktor gözetiminde uygulanır.

Büyümelerin giderilmesi
Vücuttaki istenmeyen oluşumları gidermek için uzmanlar aşağıdaki yöntemlerden birini kullanmaya başvururlar.
- Lazer tedavisi Kozmetik kusurlardan kurtulmanın oldukça yaygın ve güvenli bir yolu. Lazer radyasyonunun patolojik büyümesi üzerindeki etkiyi içerir. Avantajı kan, yara izi ve ağrı eksikliğidir.
- Elektrokoagülasyon. Oluşumların giderilmesi yüksek frekanslı elektrik akımı kullanılarak gerçekleştirilir. Ağrı, yara izleri de kalmaz.
- Cryodestruction. Patolojik büyüme sıvı azottan etkilenir. Dokular vücut tarafından dondurulur ve reddedilir. Prosedürün birçok avantajı vardır: güvenlik, hız, ağrısızlık.
- Radyo dalgası giderimi. Elektromanyetik dalgalar aracılığıyla etkilenen dokuların buharlaşması. Bu amaçlar için, aparat "Surgitron".
- Cerrahi eksizyon. Endikasyonlara göre istisnai durumlarda oldukça nadirdir. Onkolojiden şüpheleniliyorsa dokular silinir. Çıkarılan materyal, histolojik incelemesine izin veren korunur.
Papilloma virüsünün neden olduğu kötü huylu bir tümörün tedavi yöntemi, tespit edildiği aşamaya bağlıdır. Normal durumlarda, tümörlerin cerrahi olarak çıkarılması, radyasyon ve kemoterapi. Performans dönemi (ameliyattan önce veya sonra) sadece doktor tarafından belirlenir.
İlaç yaklaşımı
Kadınlar HPV ilacı ile nasıl tedavi edilir, doktor tavsiyelerde bulunur. Konservatif tedavi aşağıdaki alanları içerir:
 spesifik olmayan anti-enflamatuar tedavi
spesifik olmayan anti-enflamatuar tedavi- hormonal ve immün bozuklukların düzeltilmesi,
- antimikrobiyal ve antiviral ilaçlar.
Birçok hastanın incelemesine göre, aşağıdaki ilaçların etkinliği kanıtlanmıştır:
Monoterapi şeklinde, nadiren kullanılırlar. En sık, en fazla terapötik etki, yalnızca eklem kullanımı sürecinde elde edildiğinden, diğer ilaçlar ile birlikte reçetelenirler.
Halk yöntemleri
Geleneksel tıp ile temel tedavi ekleyebilirsiniz. Evde pişirildiğinde, bağışıklık sistemini güçlendirmeye, koruma mekanizmasını geri kazanmaya ve enfeksiyon semptomlarından kurtulmaya yardımcı olabilirler.
Soğanlar ve sarımsak, antiviral bir etkiye sahiptir, bu nedenle HPV enfeksiyonu için yaygın olarak kullanılır. Taze sıkılmış sebze suyu, etkilenen bölgelerde günde 2-3 gün karıştırılmalı ve ovalanmalıdır.
Patates plakaları papillomları gidermek için kullanılır, çünkü ciltteki büyümelerin reddini destekleyen bir madde olan solanin içerirler. Tedavi süresi 30 gündür. Bitki kaynaklı güçlü antiviral ajanlar da dikkate alınır:
- turunçgiller,
- elma sirkesi
- ıspanak, lahana,
- zencefil, zerdeçal, tarçın.
İyi bir etki ceviz kaynatma ve çam iğneleri, bitkilerden çay, bitki tentürleri demini içerir.
Kadınlarda HPV'ye karşı korunma amaçlı aşı ve diğer önlemler
İnsan papilloma virüsü enfeksiyonunun tehlikesi ve belirgin prevalansı göz önünde bulundurularak, ilgili testleri geçen ve sertifika alan birçok aşı üretildi.
- "Gardasil", vücudu 6, 11, 16 ve 18 virüs tipine karşı korumayı amaçlayan dört değerli bir aşıdır.
- "Cervarix", 16 18 tür HPV'den koruyan iki değerli bir serumdur.
- "Gardasil 9", 6, 11, 16, 18, 31, 33, 45, 52 ve 58 suşlarına yönelik bir ilaçtır.
Serum, canlı bir virüsün DNA'sına sahip değildir, ancak yalnızca kapsülünde bulunan proteinleri içerir, bu nedenle hastalığın gelişimini tetikleyemezler.
Bağışıklamanın tamamlanmış sayılması için enjeksiyonun üç kez enjekte edilmesi gerekir. Her ilaç için bireysel bir aşılama şeması. Üreticiler, ilk enjeksiyondan bir ay sonra talep edilen suşlara karşı koruma sağlandığını iddia ediyorlar.Uygulamada görüldüğü gibi, ilaçların etkisi aşılamadan sonra 8 yıl devam eder, ancak uzun vadeli perspektif hakkında konuşma yoktur.
Ancak, aşılama sadece 26 yaşın altındaki kişilere gösterildiğinden, temel önleme kuralları kendilerini virüs sızmalarından korumaya yardımcı olacaktır. Uzmanlar tavsiye:
 yaşından sonra samimi bir hayata başlamak,
yaşından sonra samimi bir hayata başlamak,- korumalı seks uygulama,
- dikkatli bir cinsel eş seçin
- sağlıklı bir yaşam tarzı sürmek
- doğru ve tam ye
- Günün modunu ayarlamak, çalışmak ve dinlenmek için zaman ayırarak,
- spor yapmak
- stresli durumlardan ve uzun süreli depresyonlardan kaçınmak,
- kürtajdan kaçınmak.
HPV'nin türü ve risk derecesi ne olursa olsun, kesinlikle doktorların tavsiyelerine uymalısınız. Ve sonra zor ve sıklıkla gecikmeli bir tedaviye ihtiyaç duyulmayacak.
Vücutta papilloma virüsü olma tehlikesi
Hastalığın kurnazlığı, vücuda girdikten sonra patojenin on yıllardır kendini göstermemesi için uykuda bir durumda kalabilmesi gerçeğinde yatmaktadır. Enfeksiyonun aktivasyonunu zorlayan ana faktör, bağışıklıkta azalmadır. Enfeksiyon, DNA moleküllerinin yoğunlaştığı epitel dokularının sağlıklı hücrelerinin çekirdeğine nüfuz eder. Virüs, hücre çekirdeğine yerleştirilir ve bölünmeyi hızlandırmak için bir sinyal verir. Ayrı bir enfeksiyon tipine reaksiyon, yeni hücrelerin olgunlaşmadığı, koruyucu işlevler yapmadığı gerçeğine yol açar. Taşıyıcı önceden belirlendiğinde, onkogenik proteinler bu tür tümörlerde sentezlenir. Bir insan için papilloma virüsü tehlikesinin derecesi cinsiyete bağlı olarak değişir.
Erkekler için
Enfeksiyon erkek vücudunda nadiren aktive olur. Ortaya çıkan oluşumların çoğu düşük onkogenikliğe sahip, iyi huyludur. Birincil lokalizasyon - ürogenital sistemin organları, kasık bölgesi ve anüs, oral mukoza. Daha nadir - sırt, göğüs, boyun, yüz, eklem kıvrımları, ayaklar ve eller.
Üreme organlarında meydana gelen herhangi bir büyüme, doktora danışmanın bir nedenidir. Erkekler için, HPV tehlikelidir:
- Şekil 16, penis başındaki plakların oluşumunu, integumentary ve mukoza dokularının yapısını değiştirir.
- Suşlar 31, 33, 35 çeşitli tiplerde papülozu kışkırtır - sadece kasıklarda değil, vücutta yetişirler.
- Virüs soyu (51), genital ve anüs (condyloma) üzerinde çok sayıda siğil büyümesinin nedenidir. Genellikle anal neoplazi, klamidya, mikroplazmoz eşlik eder.
- Suş 52, tehlikeli semptomları belirgin hale getirmiştir: ateş, üşüme, halsizlik, herpetik erüpsiyonlar, sonraki büyümelerin gelişimi. Depresif bağışıklık ile, ancak HPV nedeniyle değil, bağırsak kanseri de dahil olmak üzere onkoloji gelişir.
Kadınlar için
Kadınlarda HPV'nin yenilmesi, erkeklerden daha yaygın ve belirgindir. Kadın vücudu strese, hormonal dalgalanmalara (menstrüasyon sırasında, yumurtlama, hamilelik, emzirme), bağışıklık sisteminin zayıflamasına daha duyarlıdır. Vücudun herhangi bir yerinde siğiller görülür, hızlı büyür, parlak renklidir. Tümörler sağlık için tehlike oluşturmaz, papillomatozun belirtileridir.
Kazara hasar durumunda ağrı, ağrıya neden olabilir.
Kadın sağlığı için en büyük tehlike, A-9 grubundaki şartlı bir şekilde bir araya gelen virüslerden kaynaklanıyor - kansere neden oluyor. Enfeksiyon çeşitleri, erkeklerin ürogenital sistemini etkiler: 16, 18, 31, 33, 39, 51, 52, 56, 58, 59. Kadınlarda, dış genital organ ve anüsün yanı sıra serviks de risk altındadır.

En tehlikeli türler nelerdir?
Cinayet derecesine göre, tüm HPV suşlarının en tehlikeli türleri:
- kasıklarda, üreme organlarında - düz oluşumlar, gri, kahverengi veya mor, dokunma sert, pürüzlü kenarlı, çeşitli ebatlarda,
- boynunda, göz kapaklarında, uylukların iç kısmında, kasıkta, aksiller kavitede - çok sayıda cilt renginde siğil, hızlı büyüyen, genellikle karmaşık yapılara birleştirilir.
- cinsel organlarda, anal alanda - çeşitli renklerde çoklu genital siğiller,
- Kasıklarda ve koltuk altlarının altında - cilt yüzeyinin üzerinde çıkıntı yapan, yavaş yavaş bitişik alana yayılan yuvarlak ten rengi papillomlar,
- Siğiller, kırmızı, kahverengi veya koyu lekelerdeki şişkin lekeleri, vücutta genellikle tek biçimli olmayan renkler oluşturur.
Hastalık hızla gelişir, tedavi artık etkili olmadığında sonraki aşamalara kadar asemptomatik olabilir. Enfeksiyon meydana gelir:
- cinsel ilişki yoluyla, bariyer kontraseptiflerin kullanımı viral enfeksiyonlara karşı koruma sağlamaz,
- ev eşyaları ve giysiler yoluyla
- dokunduğunda
- doğum kanalının geçişi sırasında enfekte olmuş bir anne virüsünden yenidoğan bir bebeğe geçme.

HPV'nin tehlikeli suşlarının teşhisinin özellikleri
İlk adım, bir doktor - kolposkopi, şüpheli varlıkların tespiti ile yapılan dış muayenedir. Görülebilir büyüme olmadığında, cilt yüzeyi asetik asitle (% 3) işlemden geçirilmeli ve bundan sonra küçük papiller görünecektir.
Virüs tehlikesini doğru şekilde teşhis etmenin yolları:
- Biyopsi, histolojik inceleme - kaldırılan dokularda veya papillomada spesifik onkolojik belirteçlerin belirlenmesi.
- Sitolojik analiz, polimeraz zincir reaksiyonu (PCR) - vücut enfeksiyonunu onaylar. Bir DNA testi kullanılarak spesifik bir tür tanımlanır. Jinekolojide analiz için - kadın üreme organlarından smear.
- Digene testi - 8 onkogenik HPV tipinin tanımlanması.
Test sonuçlarına göre, muayene, doktor kesin bir teşhis koyar, uygun bir tedavi verir.
Hastalığın prognozu
Evrensel bir aşı yok. Enfeksiyonla savaşmak için bir kompleks kullanılır:
- komplikasyonları tehdit eden oluşumların kaldırılması: sıkça yaralanır, kanar,
- antiviral ilaçlar alarak
- immünomodülatör ilaçlar ve vitaminler almak.
Terapinin sonucu, vücudun virüsün inhibisyonuna karşı direncinin uyarılması, uykuda olması durumundadır. Güçlü bağışıklık, ihtiyati önlemler ile hastalık yaşam boyunca kendini göstermeyebilir. Periyodik tıbbi muayene, düzenli muayene, ciltte tüm oluşumların gözlenmesi hastalığın erken aşamada tespit edilmesine yardımcı olur.
En tehlikeli HPV türleri üzerine yapılan araştırmalar, bilim insanlarının suşlar 16 ve 18'e karşı deneysel aşılar oluşturmasına olanak sağlamıştır. ABD ve bazı Avrupa ülkelerinde, rahim ağzı kanserinin önlenmesi olarak, küçük yaşlarda (5 ila 12 yaş arası) kızlar için zorunlu aşılar zorunludur. Rusya'da böyle bir aşılama zorunlu değildir, uzun vadede kullanımın etkileri hakkında veri yoktur. Ancak bazı ilaçlar devlet sertifikasyonunu çoktan geçti ve pazara girdi. Doktora danışılarak bireysel olarak uygulanabilirler.
HPV'nin tehlikesi, kanser geliştirme riskidir. Virüs ne kadar erken tespit edilir ve tedavi başlarsa prognoz o kadar olumlu olur.
Genital siğiller (genital siğiller)
Fibroepitelyal (cilt) neoplazmalar ince bir sapta veya geniş bir tabandadır. Karnabahar başlarına benzeyen bir büyüme oluşturan tek veya birleşik olabilirler. Siğiller, onları besleyen kan damarlarını içerdiklerinden, yaralandıklarında alev alabilir ve kanabilir.
Condylomas, klitoris üzerinde, labia minora, üretrada, vajinada, servikste, anüs etrafında ve anüste bulunabilir. Eksofitik formlar, HPV virüsünün iyi huylu tiplerinin aktivitesinin bir sonucudur - 6, 11. Endofitik siğiller (düz ve ters) rahim serviksinde büyür ve başlangıçta semptom vermez.İleri kolposkopi ile tespit edildi. Dudakları, dili ve dağı etkileyen jenital siğiller rutin muayene sırasında görülür.
HIV'li hastalarda ve hamilelik sırasında çok büyük genital siğiller gelişir. Yaygın olmayan - dev bir condyloma Bushke-Levenshteyna.
- Anal siğiller. Anal siğiller dentat rektuma kadar tespit edilebilir. İlk başta rahatsızlığa neden olmazlar, ancak zamanla kaşınır, incinir, hoş olmayan bir koku alırlar.
- Üretral siğiller. Kadınlarda, üretranın dış açıklığı% 8'den fazla olmaz. Bu siğiller bir jinekolog tarafından kolayca tespit edilir. Üretranın derin bir lezyonu (üretranın) görsel olarak belirlenemez, ancak hastalık halsiz üretrit belirtileri verir. Erkeklerde üretral siğiller, üretral açıklığın daralmasıyla ilişkili bölünmüş bir idrar akımına neden olur.
Displazi, rahim ağzı kanseri
Displazi, hücrelerin modifikasyonu ve transformasyonu ile ilişkili dokuların patolojisidir. Bu, öncül bir durumdur. Hastalık 3 derece vardır, hepsi kolposkopide bulunur. 2. ve 3. aşama cerrahi tedavi gerektirir. Servikal displaziden önce servikal erozyon görülür.
Rahim ağzı kanseri displazi sonucudur. Bu, dişi üreme organlarının en sık görülen tümörüdür. Asemptomatik olabilir veya kadın üreme sistemi ile ilgili problemlerde doğabilecek ağrı, kanama ve diğer semptomlara neden olabilir.
Papillomavirüs - Tanı
İlk aşamada insan papilloma virüsü tanımlamak için sadece laboratuar yöntemleri olabilir. Görsel olarak, enfeksiyon sadece bir kondilo veya papilloma göründüğünde tespit edilebilir. HPV'den şüpheleniliyorsa, aşağıdakiler belirtilmelidir:
- Jinekolojik muayene veya bir üroloğu bir HPV testi ile incelemek. Kondilomların tespiti durumunda üretroskopi yapılır. Servikal erozyon ile jinekoloğun onkositoloji için smear alması gerekir.
- HPV tespit edildiğinde, bir kolposkopi mutlaka atanır - vajina ve rahim ağzının jinekolojik mikroskopla incelenmesi - bir kolposkop. Doktor gizli patolojileri dışlamak için özel testler kullanır.
- Biyopsi ile kolposkopi. Neoplazili tüm kadınlara gösterilir. Aynı zamanda, şüpheli alanlara renklendirme ve etki uygulanmaktadır. AFC belirtileri sirke ile işlemden sonra oluşan beyazımsı alanlar, Lugol çözeltisine maruz kaldığında eşit olmayan iyot birikimi, mozaik deseni, epitel projeksiyonları olabilir.
- Histolojik vesitolojik inceleme - atipiklik (kanser) için hücre kompozisyonunun ve hücrelerin kendilerinin değerlendirilmesi.
- PCR - papilloma virüs DNA izlerini araştırın. Bu, kadın ve erkeklerde papilloma virüsü tanımlayan ve türünü belirten en doğru ve tanısal bilgi verici analizdir.
Viral yükü değerlendirmek için, oluşumların malignite riskiyle ilişkili kritik virüs konsantrasyonunu belirleyen, HPV için kantitatif bir test önerilir. Analiz, tedavinin etkinliğini değerlendirmek için gerçekleştirilir.
Papillomavirüs Tedavisi
Ne yazık ki, virüsün vücudunu tamamen atmak için, ilaç henüz yeterli değildir. Bu nedenle, doktorun ve hastanın görevi sonuçlarla zamanında ilgilenmektir. Kanser öncesi evre ve kanser evresinin tedavisi için tüm siğillerin alınması tavsiye edilir. Amerika Birleşik Devletleri'nde yapılan son araştırmalara göre, insan bağışıklık sistemi, vakaların% 90'ında enfeksiyondan sonraki 2 yıl içinde HPV ile başa çıkabiliyor. Bu olmazsa, tedavi kesinlikle gereklidir.
Papillomlar aşağıdaki yöntemlerle kaldırılır:
- Cerrahi kaldırma - modası geçmiş, ancak etkili bir yol. İstisnai durumlarda tavsiye edilir.
- elektrokoter - etkilenen alanların akımla dağılması. Sağlıklı dokuyu etkileyebileceğinden herkes yöntemi sevmez.
- Lazer pıhtılaşması - Lazer yanması en az komplikasyon veren en modern ve etkili yöntemdir.
- Sıvı azot kriyo tahribatı - patolojik büyümenin soğuktan etkilendiği diğer yöntemlerden farklıdır. Doktordan çok fazla deneyim gerektirir.
- Kimyasal yakma - Doktor etkilenen bölgeye konsantre asitler veya alkalilerle etki eder. Yöntem sağlıklı cildi de etkileyebilir - kimyasal bir iz bırakacaktır.
- Radyo dalgası yöntemi - en pahalı, ama en iyisi. Ağrı, komplikasyon, kanama vermez. Hiçbir iz bırakmaz.
Tümör çıkarma yöntemleri hakkında daha fazla bilgi "Düşük Travmatik İşlemler" bölümünde bulunabilir.
Çıkarıldıktan sonra, antiviral tedavi ve bağışıklık sistemini geri kazanıp güçlendirmek için araçlar tarif edilir.

 spesifik olmayan anti-enflamatuar tedavi
spesifik olmayan anti-enflamatuar tedavi yaşından sonra samimi bir hayata başlamak,
yaşından sonra samimi bir hayata başlamak,

