Jinekolojik hastalıkların çoğu kendilerini üç ana yolla gösterir:
- menstrüel disfonksiyon (menstrüasyon eksikliği, düzensiz ve / veya ağrılı menstrüasyon, uzun süreli menstrüel kanama, disfonksiyonel kanama, vb.),
- anormal vajinal akıntı,
- alt karın ağrısı.
Bu işaretlerden herhangi biri, özellikle kombinasyonları, jinekoloğa bir ziyaret yapılması gerektiğini gösterir. Tabii ki, kesin bir teşhis ancak muayeneden sonra yapılır, ancak bazı bulgulara dayanarak, belirli bir patolojinin varlığını varsaymak mümkündür. En sık görülen kadın hastalıklarının semptomlarını düşünün.
Rahim miyomu
Uterin fibroidler kas liflerinden oluşan iyi huylu bir tümördür. Çapı sırasıyla birkaç milimetreden onlarca santimetreye kadar değişmektedir, tezahürler farklı olacaktır, ancak jinekoloğun ele alındığı ana semptom aşırı ağır ve uzun menstrüasyondur. Tümör büyüdükçe adet kanaması daha sık hale gelir, ayda iki veya daha fazla kez oluşabilir. Sürekli ve belirgin kan kaybı, aneminin gelişmesine yol açar (belirtileri artmış yorgunluk, canlılıkta azalma, solukluktur).
Adneksit veya uterus eklerinin iltihaplanması (yumurtalıklar ve fallop tüpleri), annelerin kızlarını korkutması, soğuk havalarda modaya uygun kıyafetleri ısıtmayı tercih eden bir hastalıktır. Tabii ki, anneler haklı: adneksit, kadın genital yolunun en sık görülen enflamatuar hastalığıdır ve hiçbir şekilde zararsız değildir. Adneksitin en karakteristik belirtisi, alt karın bölgesinde, sağda veya solda, iltihabın geliştiği tarafa bağlı olarak, genellikle alt sırt veya sakruma yol açan ağrıdır. Ağrı sabit olabilir veya düzenli olarak ortaya çıkabilir ve genellikle basit bir analjezik alarak başa çıkabilir. Ama bu kötü bir fikir. Ağrılı hisleri ortadan kaldıran ilaç, nedenini ortadan kaldırmaz ve ağrı saldırıları giderek daha az yoğunlaşsa da, sorun ortadan kalkmaz - adneksit kronik bir aşamaya girer. Bunun ciddi olması, kronik adneksitli kadınların% 70'inin infertilite tanısı aldığını gösteriyor.
Vajinal kandidiyazis veya pamukçuk
Pamukçuk ölümcül bir hastalık değildir, ancak bir kadının hayatını, diğer “tehlikeli olmayan” hastalık kadar zehirleyebilir. Pamukçukların ana belirtileri vajinal kaşıntı ve bol miktarda sıvı akmasıdır. Karakteristik süt peynir altı suyu kokusu ve beyazımsı bir renge sahiptirler, bazen köpük gibi görünürler. Pamukçukun diğer belirtileri cinsel ilişkiden sonra vajinada yanma ve ağrıdır, bu yüzden kadınlar cinsel ilişkiden kaçınabilir. Vajinal kandidiyazis uzun süre devam edebilir, sonra solup sonra yükselebilir. Pamukçukları tek başına ilaçlarla tedavi etmenin etkisiz olduğunu, bunun nedeninin lokal bağışıklıkta bir azalma olduğunu ve tedavinin mutlaka genel güçlendirme önlemlerini içermesi gerektiğini hatırlamak önemlidir.
Multifoliküler yumurtalıklar veya polikistik yumurtalıklar
Bu tanı, hemen hemen her dördüncü ziyaretçi jinekoloji ofisinde Sovyet sonrası alanda yapılmaktadır. Başlıca ve tek belirti düzensiz bir adet döngüsüdür ve adetler arasında birkaç ay sürebilir. Batı okulundaki jinekologlar böyle bir durumu hastalıklara bağlamaz ve adet döngüsünü ne pahasına olursa olsun eşitlemenin gerekli olduğunu düşünmezler.Giderek daha fazla doktor, bunun norm varyantı olduğu sonucuna varıyor. Klinik deneyimler, çok moleküllü yumurtalıkların daha önce de belirtildiği gibi kısırlığın açık bir göstergesi olmadığını göstermiştir. Yavaş yavaş, Sovyet sonrası ülkelerin doktorları Batılı meslektaşları ile aynı fikirde olmaya başladı.
Bununla birlikte, adet düzensizliklerinin başka hastalıkların belirtisi olabileceğine dikkat edilmelidir, bu nedenle göz ardı edilmeye değmez. Böyle bir durumda, en azından bir incelemeye değer.
endometriyozis
Uterus boşluğu endometriyum - özel bir hücre tabakası ile kaplıdır. Endometrial hücreler ve diğerleri arasındaki fark, hormonal arka plandaki siklik değişikliklere cevap vermeleridir: endometriyum büyür, kalınlaşır ve kan damarlarıyla birlikte bol miktarda büyür, bu yüzden rahim gebe kalmaya hazırlanır. Gebe kalmazsa, döngünün belirli günlerinde endometriyumun çoğu reddedilir ve adet kanaması meydana gelir. Bu norm. Bununla birlikte, bazen bilinmeyen bir nedenden dolayı, endometriyum sadece rahimde değil, vücudun diğer noktalarında da ortaya çıkmaya başlar. Bu durumda, aynı şey ona da olur, ancak reddedilme sırasında salınan kanın doğal bir çıkışı yoktur ve endometriyum ve kanın ölü parçacıkları iltihaplı sürece ve uzun vadede bir organın işleyişinin bozulmasına yol açar. Buna endometriozis denir.
Endometriozis, semptomları oldukça çeşitli olduğu için genital (üreme sistemi içinde) ve extragenitaldir (vücudun diğer kısımlarında).
Genital endometriozis, bol adet kanaması ile kendini gösterir ve kanlı akıntı, gerçek adet kanamasından birkaç gün önce başlar ve çok geçmeden devam edebilir. En sık görülen ikinci belirti pelvik bölgedeki ağrıdır. Ağrı sabittir, adet görmeden önce ağırlaşır, bazen tuvalete gitme, cinsel ilişki veya eşlik eden bir sebep yoktur.
Ekstragenital endometriozisin teşhisi zordur çünkü karakteristik belirtileri yoktur, endometriyumun patolojik alanlarının konumuna bağlı olarak diğer hastalıkları “maskeler”. Bu tanı konjonktürel hormonal değişikliklere bağlı ağrı ve bozulma ile gösterilebilir.
Makaleyle ilgili YouTube videoları:
Hastalık sınıflandırması
Vajinitlerin sınıflandırması çok çeşitlidir.
Kursun niteliği ve patolojik sürecin süresi nedeniyle vajinit aşağıdaki formlara ayrılır:
- akut vajinit,
- subakut vajinit,
- kronik vajinit.
Hastanın yaşına bağlı olarak:
- çocukluk çağı vajiniti,
- doğurganlık çağındaki vajinit kadınlar,
- menopoz sonrası kadınların vajiniti.
Etiyolojiye göre sınıflandırma:
- alerjik vajinit,
- doğum sonrası vajinit,
- ameliyat sonrası vajinit,
- ameliyat sonrası vajinit.
Vajinit belirtileri olan kadınlarda görülen patolojik salgıların doğası gereği:
- seröz cerahatli vajinit,
- seröz vajinit,
- kangrenli vajinit.
Bu hastalığın gelişimini tetikleyen patojene bağlı olarak:
- spesifik vajinit. Bu tip vajinit, spesifik patolojik enfeksiyöz ajana bağlı olarak formlara ayrılır: gonorrheal vajinit, trichomonas vajinit, sifilitik vajinit, klamidial vajinit, tüberküloz vajinit, urlazlazma veya mycoplasma vajinit. Genellikle, vajinitin kombine bir şekli vardır,
- spesifik olmayan vajinit.
Spesifik olmayan vajinit, bir kadının kendi mikroflorasının neden olduğu vajinal boşluğun iltihaplanmasıdır; bu, belirli koşullar altında kadın vücudu için agresif ve patojenik hale gelir. Koşullu patojenik mikrofloralar arasında Proteus, Gardnerella, Pseudomonas aeruginosa, Streptococcus, Staphylococcus aureus, Escherichia coli, Candida cinsinin mantarları, herpes virüsü gibi patojenler tanımlanabilir.Normalde, bu mikroorganizmalar her kadının vajinal boşluğunda bulunur, ancak konsantrasyonları çok düşüktür, bu da patolojik süreçlerin gelişmesine yol açmaz.
Bu hastalık en sık patojenik mikroorganizmaların vajina boşluğuna girmesi nedeniyle oluşur, bu hastalığa neden olan ajanların büyümesi ve çoğalması. Ayrıca vajinit gelişiminin yaygın bir nedeni, bütün organizmanın bağışıklığındaki bir azalmadır; bu, temel iz elementlerin yetersiz alımı nedeniyle güçlü bir genel hipotermi, hipo ve beriberidir. Vajinitin bir sonraki ana nedeni, kişisel hijyenin temel kurallarına (uzun süre duş alamama ve kızların uygun şekilde yıkanmaması), vajinal mukoza zarının mekanik travmatizasyonu (agresif ve sapkın cinsel temas, çeşitli seks oyuncaklarının kullanımı, vb.) Uyumsuzluktur.
Hematojen enfeksiyonun bir sonucu olarak vajinitin ortaya çıktığı klinik durumlar vardır. Genellikle bu hastalık vajinal kavitede bulunan normal mikrofloranın patolojik olana dayanamadığı durumlarda gelişir. Ayrıca, hastalığın gelişimi, zayıf ekoloji, düşük stres direnci, organizmaların azaltılmış koruyucu mekanizmaları, antibakteriyel ilaçların ve hormonların benimsenmesinden etkilenir. Bu koşullar mevcutsa, vajinal mikroflora vajinal boşlukta inflamatuar bir sürece neden olabilir. Aynı zamanda, genital organların bağışıklık sistemi (lokal bağışıklık) ürogenital enfeksiyona duyarsız hale gelir.
Sık yapılan jinekolojik prosedürler ve cerrahi prosedürler ayrıca kadınların sağlığını da kötüleştirir:
- Kürtaj, kazıma, teşhis küretajı, uterusun algılanması,
- rahim içi doğum kontrol ilaçlarının tanıtılması ve kaldırılması,
- asepsi ve antisepsi kurallarına aykırı olarak işgücü yönetimi,
- çeşitli tanısal girişimler,
- adet boşalması sırasında hijyenik tampon kullanımı,
- vajina boşluğunda yabancı cisimler,
- karışık seks.
Bu tür manipülasyonlar sırasında dokuların bütünlüğü bozulursa, iyileşme yetenekleri önemli ölçüde azalır ve bulaşıcı ajanlar vücuda girer. Çok sayıda patojen kadının vücuduna cinsel yoldan girer.
Kendi kendine tedavi vakalarında, bir kadın klinik belirtileri ortadan kaldırmaya çalıştığında, uzmanlara danışmadan, vajiniti diğer jinekolojik hastalıklarla karıştırmadan, bu durum kronik bir aşamaya dönüşür. Sonuç olarak, mikroflora dengesizliği vajinal boşlukta uzun süre kurulur ve bu da ciddi hormonal bozukluklara ve gebe kalmaya neden olabilir. Sıklıkla, vajinit gebe kadınlarda, endokrin sistemde bozukluk bulunan kadınlarda, menopozda yumurtalıkların ve kadınların hipofonksiyonu görülür.
Vajinit gelişimine katkıda bulunan çok sayıda etiyolojik faktör vardır.
Vajinit gelişiminin ana nedenleri:
- Belirli enfeksiyonların bulaşmasına katkıda bulunan şüphe uyandıran cinsel yaşam,
- hijyen kurallarına uymama,
- Kötü ekoloji
- Bir kadının vücudunda bağışıklık süreçlerinde önemli bir azalma.
Çeşitli patojenlerin neden olduğu vajinit, benzer klinik semptomlara sahiptir.
En sık görülen vajinit belirtileri:
- anormal vajinal akıntı (keskin, nahoş bir koku ile sarı-yeşil veya gri, kıvamda kalın veya gergin),
- rahatsız edici kaşıntı hissi, cilt tahriş belirtileri,
- cinsel temas sırasında ve idrar yaparken ağrı,
- Genital yoldan küçük adet dışı kanama.
Spesifik vajinit ile bazı karakteristik belirtiler ortaya çıkabilir. Gonore vajinit formu vajinadan akıntı zaman irin benzer çok tutarlılık, sarı ve kalın. Trichomonas vajinitinde deşarj sarı-yeşil renkli köpüklü doğa ile taburcu edilir, ve dana etinin eşlik ettiği bakteriyel beyaz akıntı için kullanılır. Gardnerellosis ile akıntı, çürük balıklara benzeyen çok keskin bir fetid kokusuna sahiptir. Aynı zamanda, bu seçim görünüşte şeffaftır.
Hastalık akut gelişme aşamasındayken, kadının genel durumu önemli ölçüde kötüleşir. Patolojik sekresyonlara ek olarak, kadınlar kramp görünümünden, genital bölgedeki ağrılı hislerden, cildin lokal kızarıklığından, vajinal mukozanın hiperemisinden şikayetçidir. Bu hastalığın kronik olması durumunda, bir kadın sadece rahatsızlığına neden olan rahatsız edici akıntılardan rahatsız olur. Vajina iltihabı sırasında patolojik sürecin alevlenmesi döneminde, vajinitin tüm klinik belirtileri gözlenir. Dysbacteriosis ile gelişebilir, vücuttaki bağışıklık süreçlerinde önemli bir azalma, çeşitli bulaşıcı hastalıklar ve tüm organizmanın genel hipotermisi. Bu tür karakteristik işaretlerin varlığında acil olarak bir jinekoloğa danışmak gerekir. Tüm kadınlar, hastalığın gelişmesini önlemenin, bununla savaşmaktan daha kolay olduğunu bilmelidir.
tanılama
Doktor tarafından "vajinit" tanısını koymak için kullanılan teşhis tedbirleri:
- Şikayetlerin detaylı ve detaylı bir şekilde toplanması
- aynalar kullanılarak yapılan tam jinekolojik muayene,
- Klinik ve biyokimyasal analiz kompleksi,
- vajinal sekresyonların bakteriyoskopik muayenesi,
- enfeksiyöz bir patojenin varlığı için vajinal içeriğin incelenmesi.
Tam etkiyi elde etmek için kapsamlı bir tedavi reçete etmek gereklidir.
Farklı antibiyotik grupları spesifik patojenik patojenlere karşı etkili olduğu için, hastalığın etiyolojik faktörüne açık bir bağımlılıkla bir grup ilaç seçilir. Vajinitli hastaların antibakteriyel tedavisi ancak kalifiye bir doktor tarafından yapılabilir. Bu durumda, ilaçların veriliş şekli farklı olabilir: tablet formu, vajinal fitiller, merhemler. En sık olarak, bu hastalığın tedavisi için, lokal olarak patojen patojenler üzerinde etkili olan ve iltihaplanma sürecinin belirtilerini oldukça etkili bir şekilde ortadan kaldıran fitiller veya vajinal kapsüller reçete edilir.
Kadınların komplike olmayan spesifik olmayan bir vajinit formu varsa, jinekolog antibiyotik içeren bir tedavi önermez. Bununla birlikte, bakteriyel vajinit gelişimi durumunda, tedavi rejiminde mutlaka antibakteriyel ilaçlar bulunur. Vajinal mikrofloranın antibiyotiklere duyarlılığını araştırmak gerekir. Kızlarda vajinit tedavisi, kural olarak, antibakteriyel ilaçlar verilmeden gerçekleşir.
Ayrıca, vajinit tedavisinde semptomatik tedavi uygulanır. Hoş olmayan ve acı verici hisleri ortadan kaldırmak için farklı vajinal fitiller, kapsül ve antiseptik ve analjezik etkilere sahip merhemler reçete edilir. Dezenfeksiyon için, hidrojen peroksit, sodyum bikarbonat veya manganez bazlı yıkama için özel çözeltiler kullanılır. Tam bir terapötik seyirden sonra, bir kadının patolojik bir patojenin varlığını veya yokluğunu doğrulayan tekrarlanan testlerden geçmesi gerekir.
Mantar enfeksiyonları genellikle antifungal fitiller ve kremler (klotrimazol ve mikonazol gibi) ile tedavi edilir. Ek olarak, oral antifungal tedavi (örneğin flukonazol) kullanılabilir.
Vajinit Komplikasyonları
Vajinitin etkileri çok ciddi olabileceğinden, zamanında tıbbi yardım almak gerekir. Vajinit ana etkileri:
- sürekli rahatsızlık,
- Bir kadının ve eşinin cinsel yaşam kalitesinde önemli bir azalma,
- önemli duygusal bozukluklara yol açan bir kadının doğurganlığının önemli bir ihlali,
- azaltılmış bağışıklık
- vajinit gebe bir kadında gelişirse, düşük ve fetal enfeksiyon riski artar,
- doğum sonrası dönemde, bu kadınların endometriozis gelişme riski yüksek olduğu,
- patolojik sürecin kronikleşmesi,
- servikal erozyon oluşumu,
- böbrek enfeksiyonu,
- yapışıklıklar,
- HIV ve diğer cinsel yolla bulaşan hastalıklar ile olası enfeksiyon.
önleme
Vajinit gelişimini önleyici tedbirler çok önemli bir rol oynamaktadır. Bu nedenle, vajinit gelişimini mümkün olduğu kadar önlemek veya klinik semptomları en aza indirmek için bu hastalığın önleme kurallarına uymak gerekir.
Vajinit önlenmesi için ana önlemler:
- geçici cinsel ilişkiden kaçınmak, aksi takdirde cinsel ilişki sırasında bulaşan enfeksiyonlara karşı korunma yolları kullanmak (kondomlar) kullanmak,
- kişisel hijyen (dış genital organların günde iki kez, özellikle kritik günlerde, temiz iç çamaşırlarla yıkanması),
- aromalı hijyenik pedlerin ve tamponların kullanımından kaçının, alerjik reaksiyona neden olabilirler,
- en sağlıklı yaşam tarzını sürdürmek, diyeti geliştirmek, vücut vitaminleri ve mineral kompleksleri için önemli olanları kullanmak.
Kadın hastalıkları türleri
İstatistiksel çalışmalara göre, üreme çağındaki kadınların% 60'ına kadar jinekolojik hastalıklardan muzdarip, ancak uzmanlar gerçekte bu yüzdesinin çok daha yüksek olduğunu öne sürüyorlar. Bu grubun sık görülen hastalıkları uterusun iltihabını ve eklerini, menstrüel bozuklukları ve endometriyozu içerir. Jinekolojik klinik ziyaretçileri ve genital sistem enfeksiyonları arasında sık rastlanan bazı durumlarda, yıllar önce edinilen ihmal edilmiş düşük seviye hastalıklardan bahsediyoruz.
Böyle korkutucu bir durumun nedeni cinsel vaadi değildir. Doktorlar, nüfusun sağlığının bir bütün olarak yaygın bir şekilde bozulmasından şikayet ediyor ve bitmeyen stres, fazla çalışma ve genellikle yetersiz fiziksel eforla aktif bir modern kadının yaşam tarzı sadece bu durumu ağırlaştırıyor.
Kadın genital bölgesi hastalıkları aşağıdaki gruplara ayrılabilir:
bulaşıcı
Hoş olmayan semptomların ve kadınlarda bozulmuş üreme fonksiyonunun nedeni cinsel yolla bulaşan enfeksiyonlardır: klamidya, trichomoniasis, bel soğukluğu, kandidiyazis ve diğerleri. Kural olarak, gizli bir şekilde oluşurlar, bu nedenle mikroskobik inceleme için smear alarak jinekoloğu düzenli olarak ziyaret etmek önemlidir.
endokrin
Endokrin bezlerinin bozulması - hipofiz, adrenal bezler, yumurtalıklar ve diğerleri - bir kadının hamile kalma yeteneğini, cinsel yaşam kalitesini ve hatta görünümünü etkileyebilir. Bu tür hastalıklar konjenital (örneğin kalıtsal androgenital sendrom) veya edinilmiş (polikistik over sendromu, hiperprolaktinemi) olabilir. Son zamanlarda, obezite, kendi başına adet bozukluklarına ve kısırlığa yol açabilecek olan bu gruba giderek daha fazla bağlanmaktadır.
Tümör neoplazmaları
Hem genç hem de yaşlı kadınlarda iyi huylu ve kötü huylu tümörler teşhis edilir. Bu grup servikste modifikasyonlar içerir: ektopisi dahil.Tümörün kendisi - malign bile - henüz bir cümle değildir, ancak mümkün olan en erken aşamada tespitini kaçırmamak önemlidir. Bu, bir jinekologda, özellikle yumurtalık, vücut ve rahim ağzı kanserleri için kalıtım yükü taşıyan hastalar için yapılan rutin kontroller lehine bir başka argümandır.
Kadın hastalıkları belirtileri
Genellikle, genital bölgedeki bozukluk aşağıdaki belirtilerden biri ile şüphelenilebilir:
- Adet döngüsünün ihlali adetin yokluğuyla kendini gösterir, kanamanın doğasında ve süresinde değişiklikler, alışılmadık derecede büyük kan kaybı (bir kadın artan miktarda emilim ile hijyen ürünlerini kullanarak pedleri veya tamponları daha sık değiştirmek zorunda kaldığında) ve döngünün ortasında kanamaya neden olur. Bu belirtiler endokrin ve neoplastik yapıdaki birçok jinekolojik hastalığın karakteristiğidir.
- Ağrı. Akut ağrı, hayati tehlike arz eden bir durumun olası bir işaretidir: örneğin acil hastaneye yatış gerektiren over apopleksisi (yırtılma). Ağrı kesici ağrı, bir kural olarak, menstrüasyon sırasında veya öncesinde, diğer durumlarda - cinsel ilişki sırasında kadını rahatsız eder. Bu belirti sıklıkla vajina, uterus ve eklerde iltihaplı süreçlere eşlik eder.
- patolojik: kahverengi, süt beyazı, sarımsı, köpüklü, cüretkar, hoş olmayan veya sıradışı bir koku vajinal akıntı ile - her zaman endişe nedenidir. İç çamaşırında garip bir örüntü olduğunu fark ederseniz, hem de adet kanı dışında herhangi bir akıntının tamamen olmaması durumunda, döngü boyunca (kuru vajina sendromu) - bir jinekoloğa danışın.
- kaşıntı Bir dişi genitalinin çeşitli patolojilerinde belirtilmiştir. Bol beyaz sekresyonlarla birlikte bu semptom, pamukçuk (vajinal kandidiyazis) ile ortaya çıkar.
Kadın hastalıkları tedavisi
Daha önce de belirtildiği gibi, modern jinekoloji, ürogenital sistem hastalıklarının tedavisi için, hastanın genel durumunu etkileyen ciddi patolojiler dahil olmak üzere kapsamlı fırsatlar sağlar.
Herhangi bir tedavinin temel unsuru, ilaçların reçete edilmesidir, ancak bunlara ek olarak, hastaya fizyoterapi tedavisi veya ameliyat önerilebilir.
İlaç tedavisi
Jinekolojideki farmasötik preparatlar, tabletler ve kapsüller, fitiller, enjeksiyonlar, merhemler ve diğer dozaj formları halinde reçete edilir. Sorunun doğasına bağlı olarak, doktor hastaya aşağıdaki ilaç gruplarını yazacaktır:
- Steroidal olmayan antienflamatuar ilaçlar (NSAID'ler) - ibuprofen, diklofenak, indametazin ve diğerleri - ürinogenital enfeksiyonlarda iltihaplanmayı ve ayrıca ağrılı adet kanaması için ağrı kesiciyi hafifletmek için reçete edilir.
- Antibiyotikler, antiseptikler, antifungaller ve antiviral ilaçlar bulaşıcı kadın hastalıkları ve bunların sonuçlarının tedavisinde yardımcı olur. Örneğin, genital siğiller tedavisinde, insan papilloma virüsünün (HPV) neden olan ajanını yok etmek için antiviral ajanlar her zaman reçete edilir.
- Hormonal ilaçlar jinekolojideki endokrin bozukluklarının tedavisi ve tanısal ve cerrahi işlemlerde abdominal adezyon oluşumunu önleyen güçlü antienflamatuar ilaçlar (steroid hormonları) olarak kullanılır. Ek olarak, istenmeyen hamileliği önlemek için sentetik oral hormon bazlı oral kontraseptifler seçilir ve kısırlığın tedavisinde bir dizi hormonal ilaç kullanılır.
- Vitamin müstahzarları genellikle kadınlara adjuvan olarak reçete edilir, çeşitli jinekolojik hastalıklarda vücudun restorasyonuna katkıda bulunur.Doktor ayrıca hastaya vücuttaki demir seviyesini normalleştiren ilaçlar da önerebilir - bu kronik kan kaybından sonra gerekli olabilir (örneğin, uzun süreli menstrüasyon ile).
Jinekolojik hastalıklar için fizyoterapi
Cihaz fizyoterapisinin kullanımı, her saygın jinekoloji kliniğinin cephaneliğinde önemli bir yer tutar. Bazı durumlarda, bu yöntemler kadınlarda genital organların belirli hastalıklarının cerrahi tedavisinden kaçınılabilir.
- cryolysis - doku düşük sıcaklığına maruz kalma (nidusun sıvı azotla dondurulması). Bu yaklaşımın ektopya ve servikal kistler, siğiller, kronik servisit ve diğer hastalıklarda etkili olduğu kanıtlanmıştır.
- Kimyasal imha serviksin ektopisi (erozyon), kistleri ve servikal kanal poliplerinin tedavisinde de benzer bir etkiye sahiptir. Bununla birlikte, kriyo-tahribatın aksine, spesifik kimyasal maddelerin ("Solkovagin" gibi), nerzhavshih hastalarına daha büyük ölçüde kullanıldığı gösterilmiştir.
- Radyo dalgası terapisi Cerrahi müdahaleye nazik bir alternatif olarak kabul edilir: radyo dalgalarına maruz kalmak dokuları ısıtır, kanama ve iltihaplanma riski olmadan patolojik alanları tahrip eder. Bu yöntem aynı zamanda hamileliği planlayan kadınlarda erozyonu tedavi etmek için de uygundur.
- Lazer tedavisi Çeşitli jinekolojik hastalıklarda etkili olduğu kanıtlanmış, gelecek vaat eden bir tekniktir. Bu nedenle, doğumdan sonra vajinal duvarların elastikiyetini geri vermek istediğinizde, samimi plastikte lazerle maruz kalma kursları kullanılır.
Cerrahi tedavi
Jinekolojik hastalıklarda cerrahi müdahaleden korkmamalısınız: cinsel organlardaki manipülasyonların çoğu, karın ön duvarı ve vajina duvarı delikleri yoluyla laparoskopik olarak gerçekleştirilir. Bu yaklaşım uzun bir iyileşme süresi gerektirmez ve hastanın vücudunda kaba estetik kusurlar bırakmaz.
Hangi jinekoloji merkezine başvurabilirim?
Bir jinekolojik kliniğin seçilmesi çok önemlidir, çünkü tanı ve tedavinin doğruluğu güvenebileceğiniz bir doktor bulup bulmamaya bağlıdır. Bu nedenle, kadın kliniğinde veya toplumda klinikte hizmetten memnun kalmamanız durumunda, özel bir tıp merkezi bulmayı düşünün.
Mutlu ve sağlıklı hastalardan minnettar geri bildirim, en büyük özel teşhis laboratuarları “Invitro” ağının ortağı olan “Lechu” kliniğinden jinekologların ana gururu. Klinik personeli yeteneklerini sürekli geliştirmekte ve kadın hastalıklarının tedavisinde en yeni yaklaşımları kullanmaktadır. Hastalara modern tıbbi ekipman ve sürekli olarak hoş servis koşulları sağlanmaktadır. Kliniklerin sloganı "tedavi ediyorum" - "Her hasta sağlıklı olmalı!"
Tıbbi faaliyetler için lisans 04.18.2018 tarihli LO-77-01-015932.
Kızın cinsel aktivite öncesi jinekoloğa gitmesi gerekmediğini savundu. Bu hiç de böyle değil - birçok kadın hastalığı kesinlikle bu gerçeğe bakılmaksızın ortaya çıkabilir. Bu nedenle, 15-17 yaşları arasında, insanlığın güzel yarısının her temsilcisinin yılda en az bir kez bir kadın kliniğinde veya özel bir kliniğin jinekoloji ofisinde önleyici kabul görmesi gerekir. Sağlığınıza dikkat edin!
Kadın hastalıklarının ortak nedenleri
Zayıf cinsiyet temsilcileri, genital organların ve meme bezlerinin hastalıklarını salgılarlar.
Gelişimlerine katkıda bulunan faktörler şunlardır:
- erken yaşta cinsel aktivitenin başlangıcı, eşlerin sık değişmesi, doğum kontrolü eksikliği,
- düşükler ve düşükler, bundan sonra rahim yüzeyi sık sık inişli çıkışlı olur,
- kötü çevre koşulları, zayıf bağışıklık, kişisel hijyen kurallarına uymama,
- antiseptik ilaçların uzun süre kullanımı, yanlış hormonal kontrasepsiyon seçimi,
- Genital organların oluşumunda patoloji,
- hormonal bozukluklar, bulaşıcı tip hastalıklar.
Ortak belirtiler
Jinekolojik hastalıkların çoğu benzer semptomlara sahiptir:
- hoş olmayan bir kokuya sahip beyaz bir gölgenin vajinal akması,
- Adet döngüsü ile ilgili olmayan çeşitli kuvvetlerde kanama,
- kızarıklık, şiddetli yanma veya cinsel organların kaşınması,
- Genital kanalda erozyon veya ülser görünümü,
- Şiddetli karın ağrısı,
- gebe kalma sorunları, sık sık düşükler,
- seks ve idrara çıkma sırasında acı veren duygular.
Yukarıdaki cinsel hastalıkların, fotoğrafta da görülebilen kendine has özellikleri vardır.
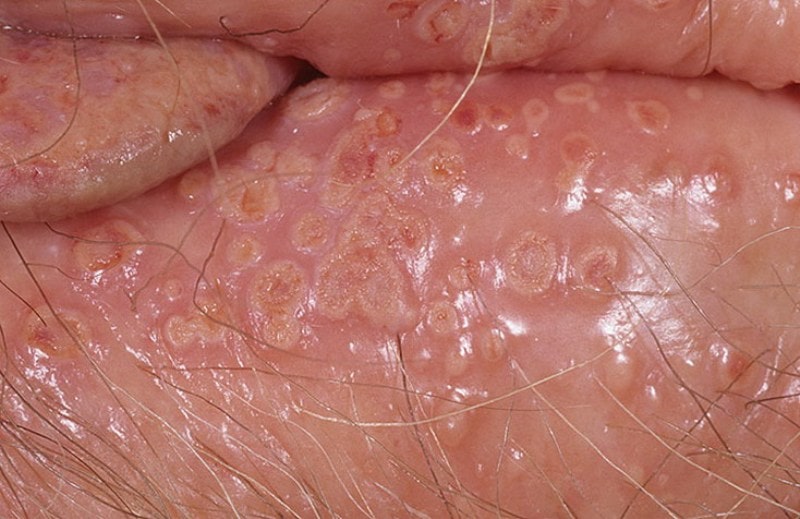
Kadın genital ülserleri

Beyaz vajinal akıntı jinekolojik hastalığın sık görülen bir belirtisidir
endometrit
Hastalığa şartlı olarak patojenik anaerobik ve aerobik bakteri neden olur.
ICD-10 hastalık kodu:
- keskin - N71,
- kronik - N71.1,
- pürülan - N71.9.
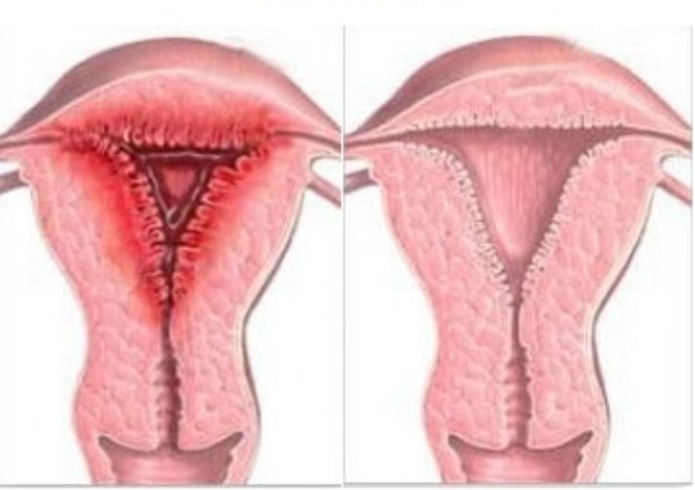
Sağlıklı rahim ve endometrit
Enfeksiyon uterusta gelişir ve servikal kanaldan yayılır. Görünüm nedenleri - kürtaj, doğum, vaat. Başlıca semptomları alt karın bölgesinde zayıflık, ateş ve ağrıyan ağrıdır.
Yumurtalıklarda ve eklerde iltihap varlığı ile karakterizedir.
ICD-10 hastalık kodu:
- pürülan - N70.9,
- kronik - N70.1,
- keskin - N70.0.

Adneksit ile yumurtalıklar iltihaplanır.
Hastalığın gelişimi, zararlı mikroorganizmaların cinsel organlara girmesinden sonra ortaya çıkar. Çoğu zaman bu, düşük, bağışıklığın azalması ve ağır hipotermi ile oluşur. Ana semptomlar enfeksiyondan birkaç gün sonra ortaya çıkar. Bunlar: kaşıntı, baş dönmesi, akıntı, hoş olmayan bir kokuya sahip.
Tedavinin uzun süre devam etmemesi, bel ağrısı ve ekler bölgesinde kuvvetli bir rahatsızlık hissi ile karakterize olan hastalığın kronik formunun gelişmesine katkıda bulunur.
Hastalık, zararlı mikroorganizmaların olumsuz etkilerinden kaynaklanan, vajinadaki mukoza zarının iltihaplanmasıdır.
2 şekli vardır:
- akut (ICD-10 kodu - N76.0) - kaşıntı, yanma, tahriş, mukoza şişmesi ve vajinal ağrı görülür.
- kronik (ICD-10 kodu - N76.1) - görünür belirtiler olmadan devam eder. Belki de beyaz deşarjın kokusuyla ortaya çıkması.
Oluşum nedenleri - uzun süreli antibiyotik kullanımı, hijyen kurallarına uyulmaması, enfeksiyonların varlığı, endokrin sistemin bozulması.

Kolpitis ile vajinal mukoza iltihaplıdır
Rahim miyomu
Enflamasyon, düzenli seks eksikliği, hormonal anormallikler, düşükler ve laktasyon nedeniyle ortaya çıkan iyi huylu tümörler şeklinde tezahür etti. ICD-10 için kod D25.9.
Hastalığın gelişimi kanama, ağır adet kanaması, kabızlık ve sık idrara çıkma yol açar.

İyi huylu tümörlerin görünümü ile karakterize uterus fibroidleri
Polikistik over
Çoklu kistlerin gelişimi ile karakterize edilir. Yumurtalıkların boyutu birkaç kez artar, yumurtlama belirtileri kaybolur. Önemli derecede kısırlık riskini arttırır. ICD-10 hastalık kodu E28.2'dir.

Polikistik over kist oluşumuna neden olur
Servikal erozyon
Üreme organlarının iltihaplanması sırasında ortaya çıkan rahim ağzındaki mukozada bu hasar, yaralanmalar, hormonal bozukluklar. Çoğu zaman, hastalık görünür belirtiler olmadan ilerler, bol miktarda salgı olabilir. ICD-10 için kod N86'dır.

Erozyonlu sağlıklı serviks ve uterus
Uterusun bu hastalığının zamanında tedavi edilmemesi, malign tümör oluşma şansını arttırır. Erozyonun yayılma belirtileri - samimiyetten sonra kanamanın ortaya çıkışı ve cinsel ilişki sırasında ağrının varlığı.
Servikal lökoplaki
Vajinal epiteli dış katmanında, ICD-10 - N88.0 kodunu arttırarak bildirildi.
2 tip var:
- basit - ince neoplazmalar, rahim ağzının derin katmanlarını olumsuz yönde etkilemeyen görünür,
- proliferatif - yoğun oluşumlar ortaya çıkar, kanser geliştirme riski yüksektir.

Rahim ağzı neoplazmı
Bir kadının vücudunda artan östrojen miktarından, cinsel ilişki ile ilgili viral veya bulaşıcı hastalıkların varlığından kaynaklanır. Asemptomatik, beyaz veya kanlı akıntıya neden olabilir.
Meme bezlerinin hastalıkları
Kadınlarda görülen meme bezlerinin hastalıkları, iltihaplanma veya iyi huylu ve habis neoplazmalar şeklinde ortaya çıkar.
En yaygın olanların listesi şunları içerir:
Meme bezlerinde zararlı mikroorganizmaların meme uçlarındaki çatlaklardan girmesi nedeniyle memenin iltihabı. ICD-10 için kod N61'dir.
2 türe ayrılmıştır:
- Emzirme. Emzirme döneminde hipotermi ve doğum sonrası bağışıklık sisteminin bozulması sonucu oluşur. Başlıca semptomlar ateş, meme uçlarından cerahatli boşalma, şiddetli ağrı ve aşikar göğüs göbeklerinin ortaya çıkmasıdır.
- Emzirme değil. Gelişimin nedeni meme kistidir. Tiroid bezi hastalıkları, zayıf bağışıklık ve hipertansiyon gelişir.
Pürülan mastitis durumunda emzirmeye devam etmesi kontrendikedir, çünkü bu bebeğin sağlığına zarar verebilir.
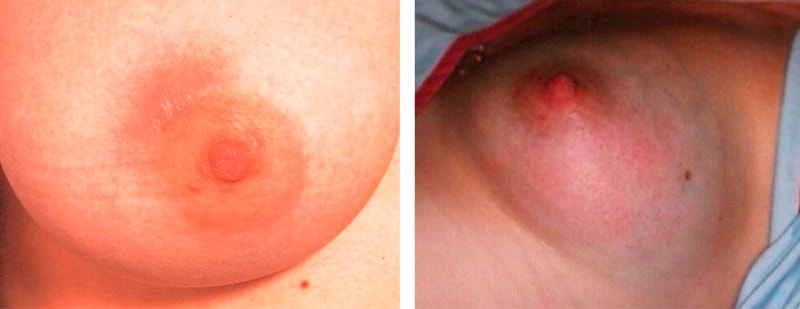
Mastitis - meme bezlerinin iltihabı
fibroadenom
İyi huylu tümör, göğüs mühürleri şeklinde kendini gösterdi. ICD-10 için kod N40. 30 yaşından küçük kızlarda gelişebilir. Bunun nedeni tarhun üretiminin artmasında yatmaktadır.
Yaprak benzeri fibroadenoma formu bir kadının sağlığı için en tehlikelidir ve sonuçta kansere dönüşebilir.

Fibroadenoma iyi huylu bir meme tümörüdür.
memenin hastalık
Hipofiz bezinde prolaktin üretiminin artması sonucu oluşur. Yaygın kistik mastopati, hastalığın en tehlikeli şekli, malign bir tümör olarak gelişebilir. Meme bezinin geniş bir alanı üzerinde çoklu oluşumların varlığı ile karakterize edilir. ICD-10 için kod N60.1.

Mastopati, tümörlerin meme bezlerinde ortaya çıkması ile karakterize edilir.
Hastalığın gelişimi, üreme fonksiyonunun tükenmesi ve hormon üretiminin azalması döneminde, 35-50 yaşlarında ortaya çıkar. Başlıca belirti, omuz ve koltuk altı bölgesine veren ve göğüs uçlarından akan şiddetli göğüs ağrısıdır.
Fazla kilo, diyabet, mide ve karaciğer hastalıkları, mastopati olasılığını arttırır.
Tanı yöntemleri
Vajinal ve genital problemlerin nedenlerini belirlemek için bir dizi çalışma yürütülmektedir:
- Gözle muayene ve palpasyon.
- Vajina ve rahim ağzından bir bez alıyorum. Mikrofloranın ve atipik hücrelerin varlığının belirlenmesine yardımcı olacaktır.
- Bakteriyolojik tohumlama. Hastalığın nedensel ajanını tanımlar ve vücudun antiseptik ajanlara duyarlılığını belirler.
- Hormonlar için kan testi.
- Ultrason ve mamografi. Neoplazilerin varlığını veya yokluğunu belirlemeye yardımcı olur.
- Kızılötesi tanılama. Tümörün sınırlarını ve metastaz varlığını tanımlar.
- Radyografi. Tümörleri ve tüp açıklığını tespit etmek için kullanılır.
Tartışmalı durumlarda, biyopsi için malzeme alınır.
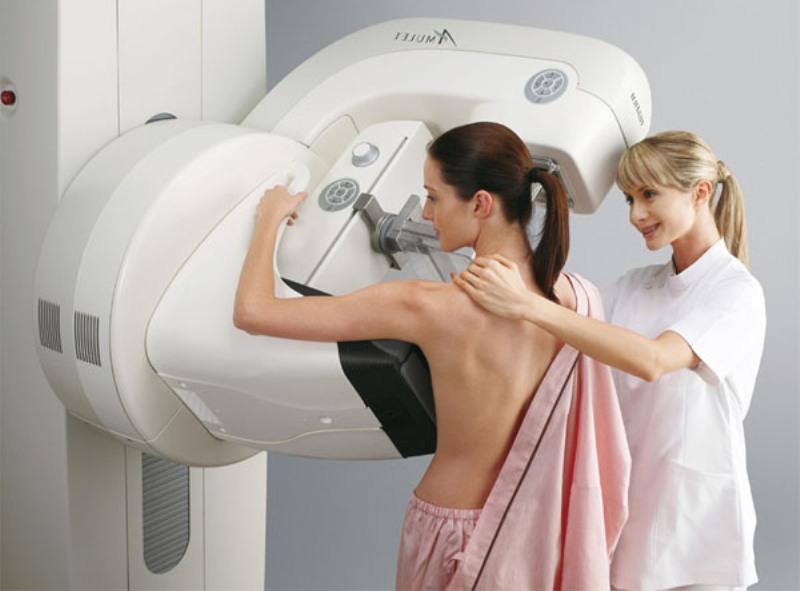
Mamografi, meme bezlerinin durumunu bilmenize yardımcı olur.
Cerrahi yöntemler
Operasyonlar iyi huylu tümörler, onkolojik nitelikteki hastalıklar, karmaşık konjenital ve edinilmiş patolojiler için endikedir. En etkili yöntem laparoskopidir. İşlem vajina ve karnın delikleri ile kesiksiz yapılır. Cerrahi müdahale, yalnızca diğer tedavi yöntemlerinden olumlu bir etkinin olmadığı durumlarda uygundur.
Muhtemel komplikasyonlar
Tedavi eksikliği komplikasyon geliştirme şansını arttırır:
- adet döngüsünün başarısızlığı
- malign tümörlerin gelişimi,
- alt karın bölgesinde sık görülen ağrı,
- hamile kalma ve doğurganlık problemlerinin belirlenmesi, ektopik gebelik.
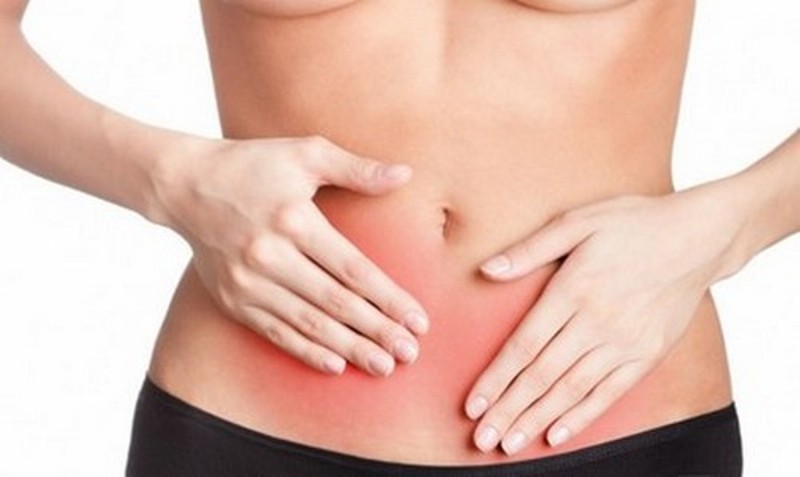
Kadın hastalıklarını zamanında tedavi etmiyorsanız, daha düşük karın ağrısı ile karşılaşabilirsiniz.
Bu faktörler, bir kadının bütün vücudunun çalışmalarını olumsuz etkiler. Tedavi eksikliği, hastalığın kronik forma geçişine katkıda bulunur.
Hastalığın ana tipleri ve ciddiyeti
Uterus endometriozisin üç şekli vardır:
- diffüz adenomiyozis, uterus mukozasının tüm yüzeyine endometriyal odakların uterus kas tabakasında boşluk oluşumlarının oluşumu ile yayılmasıyla karakterize patolojik bir durumdur,
- nodüler adenomiyoz endometrial hücrelerin uterusun kas tabakasına çoğaldığı, kapsülleri olmayan düğümler oluşturduğu bir hastalık şeklidir,
- budaklı-yaygın adenomiyoz - her iki tipini birleştiren bir hastalık şeklidir,
- fokal adenomiyoz, endometrial hücrelerin uterusun kas tabakasında ayrı, izole edilmiş kümelerde yer aldığı bir endometriozis türüdür.
Enflamatuar odağın rahim duvarlarına nüfuz etme derinliğine göre, dört derece endometriozis vardır:
- Grade 1, endometrioid hücrelerin sığ bir derinliğe nüfuz etmesiyle karakterize edilir, miyometriyum tabakasından daha derinde değil
- 2 derece - inflamatuar sürecin kas tabakasının kalınlığının yarısı kadar büyümesi,
- 3 derece - patolojik süreç, kas tabakasının tüm kalınlığını kaplar,
- Grade 4, komşu organların ve bunları kapsayan peritonun, küçük pelvise giden fistül geçişlerinin oluşumu ile patolojik süreçte kapsanması ile karakterize edilir.
Hastalığın nedenleri
Tıp bu hastalığın gelişmesine yol açan ana nedenlerden tam olarak anlaşılamamıştır. Modern bilim adamları endometriozis gelişimine ilişkin birkaç teori tanımlamışlardır, ancak aynı zamanda her biri hastalığın gelişim mekanizmasının kesin mekanizmasını açıklamamaktadır, fakat yalnızca diğerlerini tamamlamaktadır. Adenomiyozisin gelişim özelliklerini açıklayan ana teoriler şunlardır:
- İmplant teorisi. Özü, endometriyumun menstrüasyon veya ameliyatın arka planında diğer organlara ve dokulara hareket etmesi gerçeğinde yatmaktadır. Bu nedenle, endometriozis odaklarının oluşumu meydana gelir.
- Embriyonik teori. Bu teoriye göre, odaklar daha sonra genital organların gelişimi için kullanılan germinal madde parçacıklarından oluşur.
- Metaplastik teorisi. Bu teorinin özü, endometriozun, metaplaziye uğrayan peritonun mezotel katmanından oluşmasıdır.
Adenomyozis gelişimine yol açan ana faktörler:
- Kürtaj, küretaj, intrauterin cihazın takılması ve uterusa cerrahi müdahale sonucu uterusun mekanik hasarı,
- genetik faktörler
- adetin erken veya geç başlangıcı,
- daha sonraki yaşlarda ve geç doğumda cinsel aktivite başlangıcı,
- güneşte uzun süre kalmak
- aşırı fiziksel stres
- psiko-duygusal aşırı yük,
- genitoüriner sistemin kronik enflamatuar hastalıkları,
- Üreme sisteminin hormonal bozuklukları,
- endokrinolojik hastalıklar - tiroid patolojisi, diabetes mellitus, adrenal tümörler, obezite,
- alerjik hastalıklar,
- vücut savunmasının azaltılması
- çevresel faktörlerin olumsuz etkisi,
- fiziksel aktivite eksikliği
- düşük sosyoekonomik durum
- servikal kanalın daralması, adet kanaması sırasında kanın atılmasında zorluğa yol açar ve endometriyal hücrelerin karın boşluğuna ve tüplerine geri akışını sağlar.
Uterusun endometriozisi olan bazı kadınların hiçbir klinik belirtisi olmayabilir.Bu nedenle, adenomiyoz genellikle pelvik organların ultrason muayenesi sırasında tesadüfen tespit edilebilir. Ancak, asemptomatik seyir, endometriozisin başlangıç evrelerinde, hastaların daha karakteristiktir.
Uterusun daha şiddetli endometriozisi olan kadınlarda, ana semptomlar menstrüel disfonksiyondur. En sık adenomiyozun arka planında, adetten birkaç gün önce ortaya çıkan ve bitiminden sonra 2-3 gün süren kanlı lekelenme vardır. Ek olarak, adenomyozlu hastalar adet döngüsünün herhangi bir gününde ortaya çıkan asiklik kanamalar olan metrorrhagia (adet bozuklukları) yaşayabilir. Bazı durumlarda, rahim kanaması o kadar şiddetli olabilir ki jinekolog hemen ameliyat yapmak zorunda kalır. Ameliyat hacmi uterusun tamamen çıkarılmasından önce bile farklı olabilir.
Uterusun endometriozisi ile adetin yapısı önemli ölçüde değişir. Ayrıca adet kanı miktarını arttırır, pıhtılaşabilir. Kanamanın yoğunluğu, kan kaybının neden olduğu hemorajik sonrası anemiye yol açar. Bu nedenle, bu kadınlar anemi semptomları yaşayabilir (zayıflık, eforta nefes darlığı, soluk cilt, artan uyuşukluk, düşük tansiyon, kırılgan saç ve tırnaklar, baş dönmesi ve bulaşıcı hastalıklar geliştirme eğilimi). Bazı durumlarda uterusun endometriozisi ile adet döngüsü süresince bir azalma olabilir. Ayrıca, hastaların yarısından fazlası şiddetli premenstrüel sendromdan şikayetçidir. Uterusun endometriozisin sık belirtileri algomenore olarak kabul edilir. Bu klinik bulgusu olan kadınlarda, menstrüasyon son derece acı verici olabilir ve sıklıkla kramplayıcı bir karaktere sahip olabilir. Artmış ağrı, adet görmeden hemen önce ortaya çıkar ve aktif adet akışı sırasında artar. Bu belirti kanama bittikten sonra birkaç gün kalabilir.
Uterusun endometriozisinde ağrının artmasının nedeni, dokuların enflamatuar eksüda ile emprenye edilmesi, endometriotik odaklarda kan birikmesi ve küçük pelviste yapışmaların oluşmasıdır. Endometriozis bölgelerinin yeri ağrının lokalizasyonunu etkiler. Diğer bir deyişle, uterusun açısı patolojik süreçle ilgiliyse, ağrı inguinal bölgede lokalize olur. Isthmus bölgesindeki endometrial odakların oluşması, rektum, vajina ve lomber omurgada ağrının yayılmasına yol açar. Uterusun endometriozisinin yaygın bir klinik semptomu, cinsel ilişki sırasında, buna dispareunya denilen ağrıdır. Neredeyse her zaman adenomyozisli hastalarda, birkaç nedenden kaynaklanabilecek kısırlık görülür. Özellikle, rahimdeki patolojik değişikliklerin varlığı nedeniyle, yumurta mukozasına implante edilemez, bu da hamilelik yapmayı imkansız hale getirir. Ek olarak, uterusun endometriozisine sıklıkla pelvik organlarda yapışmaların gelişmesi eşlik eder, bunun sonucu olarak yumurta fallop tüpüne giremez ve buna göre uterusa ulaşır.
Uterusun endometriozisin tedavisi için hormonal ilaçlar
- Östrojen ve progestin içeren müstahzarlar
Östrojen ve progesteron içeren oral kombine kontraseptifler, adenomiyozis için en yaygın tedavilerden biridir. Gonadotropik salma faktörünün üretimini inhibe ederler ve böylece LH (luteinize edici hormonlar) ve FSH (folikül uyarıcı hormonlar) üretimini azaltırlar.Bu, yumurtalıklarda kadın cinsiyet hormonlarının üretimini azaltmaya yardımcı olur, bu da endometriyal hücrelerde proliferatif işlemlerin ciddiyetini azaltır. Kombine oral kontraseptiflerin etkisiyle endometriyumdaki tüm siklik işlemlerin tamamen durması vardır. Buna göre, bu endometrioid arka planına karşı odaklardaki büyüme azalır. Östrojen-progestin ilaçlarla uzun süreli tedavi, endometrial tabakada azalmaya neden olur. Bu, adenomiyozis tedavisinde çok önemli olan uterustaki endometrial odakların sertleşmesine neden olur. İstenilen etkiyi elde etmek için, oral kombinasyon kontraseptifleri sürekli olarak alınmalıdır - en az 6 ay boyunca. Bununla birlikte, bazı durumlarda, daha uzun süreli tedavi verilir - bir yıla kadar.
Progestojenler, belirgin bir anti-progesteron ve anti-östrojen etkisine sahip oldukları için uterusun endometriozisi için etkili modern tedaviler olarak kabul edilir. Bu etki, ilacı, hedef hücrelerdeki progesteron ve östrojen reseptörlerine bağlayarak elde edilir. Buna göre, bu reseptörlerin bağlanmasının arka planına karşı, vücut tarafından üretilen hormonlar endometriumu etkileyemez ve büyümesini stimüle edemez. Bu grup norcolute, duphaston ve benzeri gibi ilaçlar içerir. Progestojenler, döngünün 5. veya 16. gününden başlayarak 5 ila 10 mg dozunda alınmalıdır. Progestojen ajanlarla tedavi süresi en az 6 ay veya bir yıl olmalıdır. Bu grup oral veya intramüsküler olarak alınabilen medroksiprogesteron asetat içerir. Oral uygulama için dozaj, günde 30 ila 50 mg'dır. İlacın kas içi tatbikat için, her iki haftada bir 150 mg kullanılması tavsiye edilir.
Bu, ana temsilcisi gestrinon olan, nispeten yeni bir ilaç grubudur. Yeni geliştirilmiş bir 19-nortestosteron analoğudur. Bu ilaç bir anti-androjenik, anti-östrojen etkiye sahiptir. İlaç endometriumun glandüler tabakasının atrofisine katkıda bulunur ve endometrial odakların dejenerasyonuna neden olur. Aracın haftada iki kez 2,5 ila 5 mg doz alması önerilir. Benzer bir etki başka bir ilaç grubu olan antiprogestinlere sahiptir - 6 ay boyunca günde 100 veya 200 mg'lık bir dozda alınması gereken mifepriston.
En etkili anti-östrojen ilacı, hedef organlarda östrojen reseptörlerinin kalıcı blokajını sağlayan tamoksifen olarak kabul edilir. Ek olarak, bu ilaç prostaglandin üretiminin baskılanmasına katkıda bulunur, böylece ağrıyı azaltır. Standart tedavi süresi 6 aydır. Bu durumda, ilaç günde iki kez 10 mg alınır. Endometriozis için yaygın bir tedavi, gonadotropik hormonların (LH ve FSH) üretimini engelleyen danazol'dur. Bu, over dokusunda kadın cinsiyet hormonlarının salgılanmasında bir düşüş sağlar. İlaç haftada iki kez 200 mg dozda alınmalıdır. Bu durumda, dozu kademeli olarak günde 800 mg'a yükseltmelisiniz. Bu çözümü alırken tam amenore (adetin yokluğu) oluşmalıdır. Danazol kullanımı ağrıyı ortadan kaldırmayı, vajinadan kanamayı kesmeyi ve cinsel ilişki sırasında ağrıyı sağlar.
Gonadotropik salgılatıcı hormon agonistleri
Son zamanlarda, gonadotropik salgılayan hormon agonistleri, uterusun endometriozisinin tedavisinde giderek daha fazla kullanılmaktadır. Bu grup, zoladex, nafarelin ve buserilin gibi ilaçları içerir. Bu fonlar, endometriozisin etkin tedavisi için ön koşul olan ilaç amenore oluşumuna katkıda bulunur.Bu grupta en yaygın kullanılan ilaç ayda bir kez ön karın duvarının deri altı bölgesine enjekte edilmesi gereken zoladex'tir. Bu durumda doz başına dozaj 3.6 mg'dır. Zoladex tedavisinin süresi en az 6 ay olmalıdır.
Masterweb'den
Kayıttan sonra kullanılabilir
Bir kızın sağlık durumunun, tam teşekküllü bir cinsel yaşamın yanı sıra evlilik ve anne mutluluğu için bir teminat olduğu bir sır değildir. Bu nedenle şu andaki jinekolojide, kadın genital küre hastalıklarının önlenmesinde rol oynayan önemli rol, doğum kontrolü ve aile planlaması sorunlarının çözümü. Jinekologda yılda 1-2 kez yapılan koruyucu araştırmalar, her kız için norm olmalıdır. Jinekolojide kadın hastalıkları nelerdir? Aşağıda en yaygın olanların bir listesi. Fakat her şeyden önce, hastalığın kendisinin teşhisi gerekir.
Vajinal kandidiyazis
Vulvovajinal kandidiyazis veya popüler olarak pamukçuk olarak da adlandırıldığı gibi, bir mantar enfeksiyonu sonucu oluşan vajinadaki iltihaptır. Adı pamukçuk, süt bazlı ürünlere benzeyen bir şey olan mukoza akıntısını tetiklediği için alınan hastalık.
Hastalığın kendisi, birçok kadın, özellikle çocuk doğurma çağında, yaşamda birkaç kez acı çekiyor. Mantar her kadının vücudundadır. Bazıları birkaç kez saldırdı, bazıları ise bu sorunu hiç bilmiyor.
Yaklaşık 25 yıl boyunca, hemen hemen her kadın bu hastalıktan muzdariptir, çoğu zaman bir kere bile değil. Asıl sorun, böylesi bir hastalığı olan önemli sayıda yetişkin kadının, daha sonra kronik bir formda gelişmesi ve enflamasyonla savaşmak için yılda en az iki hatta dört kez mücadele etmeleri gerektiğidir. Jinekolojide kadın hastalığının tedavisi, fotoğrafı etik nedenlerle eklenmemiş olması, bir doktor tarafından reçete edilir.

Kolpitis, sadece kadınların maruz kaldığı en yaygın hastalıklardan biridir. Vajina kolpitisini etkiler. İstatistiklere göre, ortalama olarak kadınların% 60'ı bu hastalıktan muzdarip.
Vajinit bu hastalığın ikinci adıdır, jinekoloji açısından en yaygın olarak sınıflandırılabilir. Kadının vajinasının iç kısmı bir boşluktur ve sürekli nemli bir durumdadır. Buna dayanarak, çeşitli mikropların çoğalması için en uygun ortamın olduğu sonucuna varılabilir. Bununla birlikte, vajina bir tür laktobasil olan “dost mikroflora” olan patojenlere karşı korumalıdır. Onlar, büyük miktarlarda, bir kadının vajinasındalar ve vücudu üzerinde olumsuz bir etkisi yoktur.

Salpingo-ooforit
Salpingo-oophoritis kadın hastalıklarıdır. Enflamasyon tüplerde ve uterusta meydana gelir. Rahim enfeksiyonu sonucu aşağıdaki yollardan kışkırtılabilir:
- vajinadan
- rektumdan,
- karın boşluğundan
- kan yoluyla.
Hastalığın oluşumundaki son rol, bağışıklık sistemi azaltmaz. Patoloji, çeşitli faktörler nedeniyle gelişebilir: Vücudun aşırı hipotermisi, aşırı fiziksel efor nedeniyle, stres sonucu ve diğer nedenlerle.
Eğer organlar sürekli olarak dar bir durumdaysa, örneğin dar kıyafetlerde ise, bu, eklerde iltihaplı süreçlerin oluşumunu da gerektirebilir.
Hastalığın iki şekli vardır:
- spesifik olmayan, floranın neden olduğu,
- spesifik, genital enfeksiyonlar nedeniyle oluşmuş.
Doğası gereği, hastalık aşağıdaki formlara ayrılabilir:
- akut, başlangıçta fallop tüpünde oluşur ve sonra yumurtalıklara bulaşmaya başlar.İltihaplanma sırasında ortaya çıkan bir sıvı birikimi vardır. Çok fazla ise, o zaman irin ve ciddi karın ağrısı oluşumuna yol açabilir,
- subakut formu, semptomları çok parlak değil. İnflamatuar süreçler karın bölgesinin herhangi bir yerinde başlayabilir,
- kronik, önceki patoloji formlarının tedavisine başlamazsanız görünebilir.
Yumurtalık kisti
Bir yumurtalık kisti, bir kadının cinsel organında, tamamen sıvıyla dolu bir boşluğa benzeyen, iyi huylu bir tümörün varlığı ile karakterize bir hastalıktır. Bu hastalık bir tümör olarak sınıflandırılmaz ve folikülde aşırı sıvı birikiminin (yumurtanın oluştuğu yer) ne zaman oluştuğu sonucu oluşur.
Kist, kadınların herhangi bir yaş kategorisine ait değildir, herhangi bir zamanda oluşabilir ve hasta kaç yıldır olursa olsun yeni doğanlar bile istisna değildir. Ancak yine de, çoğu zaman böyle bir problem ile çocuk doğurma çağındaki kadınlar vardır.
Hastaların zevkine göre, kistlerin çoğunluğunun kendiliğinden geçtiği ve herhangi bir tedavi gerektirmediği söylenmelidir. Hem ilk adetin ardından hem de biraz sonra geçebilir. Ancak bu, her şeyin şansa bırakılabileceği anlamına gelmez, bu süre zarfında bir kadının hastalığın komplikasyonlarını önlemek için nitelikli bir doktor gözetiminde olması gerekir. Kist üç ay sonra kendiliğinden çıkmadıysa tedaviye devam etmek gerekir.
Servikal displazi
Servikal displazi, bir organın bir epitel, kurucu katmanlar ve oluşturulduğu hücrelerin yapısının değişmesiyle kaplandığı bir durumdur.
Bu hastalık türü, cinsel organlarda kanser hücrelerinin oluşumuna yol açabilecek hastalıklar kategorisine aittir. Displazi, en tehlikeli komplikasyonlardan biri ve kanserden önce en sık görülen hastalıklardan biri olarak kabul edilir. Oluştuğunda, uterin astar yapısını değiştirir. Tamamen farklı şekillerde ortaya çıkabilir, ancak onu karakterize eden en önemli şey, onunla birlikte epitel hücrelerinin normal yapısının bozulmasıdır. Üst tabakaya ek olarak, vücuda daha derinden nüfuz edebilir.
Genellikle bu tür hastalıklara erozyon denir, ancak bu tam olarak doğru değildir. Ana fark, erozyonun genital organlara mekanik hasardan ve doku hücrelerinin bozulmasından kaynaklanan displaziden sonra meydana gelmesidir.
Vulvit kadın hastalıkları, kadınlarda kaşıntı ve iltihaplanma ana belirtilerdir. En sık olarak, enflamatuar süreç, vulva dokularına zarar veren patojenik mikroorganizmalardan kaynaklanır. Patolojinin gelişimi yerine, bağışıklık sistemi prostaglandinler ve interlökinler üretebilen hücreleri yönlendirir. Kadın hastalıkları hastalığının belirtileri:
- tahsisi,
- artan kan dolumu
- Hücrenin mukozada hızlı ve büyük hacimli mukus üretmeye başlar,
- dokular şişer,
- iltihaplanma ve şişlik nedeniyle ağrı var.
Enflamatuar süreç enfeksiyonlarla azaltıyorsa, kan dolaşımına bırakıldığında tüm organizmanın zehirlenmesine katkıda bulunan bir toksin birikimi vardır.
Hastalık akut, subakut ve kronik olabilir. Kursun her aşaması için kendi semptomatik belirtileri ile karakterize edilir. İyileşme süreci hastalığın kronik şekli ile en zorudur, bu nedenle tedaviyi asla ertelememeniz gerekir.

Kısırlık, bir çiftin bir bebeği hamile bırakma kabiliyetine (uygun bir yaşta) sahip olmamasını ifade eder ve ikisi de aktif olarak bunu yapmaya çalışır.
Eğer bir kadın yıl boyunca hamile kalmayı başaramasaydı, bir çift çorak olarak kabul edilir. Bu sonuç, sadece düzenli cinsel yaşamı olanlar için (yedi gün içinde en az iki kez meydana gelen eylemler normal yaşamla ilişkilendirilebilir) uygundur ve çift herhangi bir doğum kontrol yönteminden tamamen dışlanır.
Kısırlık Formları
Sağlık bakımı organizasyonu tarafından yürütülen genel istatistiklere göre, çiftlerin% 10'undan biraz daha azı bir çocuğu hamile bırakma sorununa aşinadır. Herhangi bir kişi iki tür kısırlık ile karakterize edilir:
- Kısırlığın mutlak şekli. Bu form üreme sisteminin eksiksiz ve tedavi edilemeyen hastalıkları ile karakterizedir.Hem erkeklerde hem de kadınlarda ortaya çıkabilir. Hastalığın nedenleri: gonadların tıbbi olarak çıkarılması, gelişimsel anormallikler, bir çeşit yaralanma ve başka vakalar vardı.
- Bağıl kısırlık şekli. Böyle bir tanı kritik değildir ve deneyimli profesyonellerin gözetimi altında ondan kurtulabilirsiniz.
Over apopleksi
Yumurtalık apopleksi, yumurtalıklardaki ani doku kırılmalarını ifade eder, bunları öngörmek imkansızdır ve sonuç olarak, bu tür gözyaşı karın organlarında kanamalara neden olur. Yumurtalıklardaki bu sapma, şiddetli ağrının tezahürüne katkıda bulunur.
Sıklıkla, overin korpus luteumunda sapmalar meydana gelir, bütünlüğü bozulur ve böyle bir sapma, corpus luteum kistinde de oluşabilir. Bu tür sapmaların en yaygın nedeni, damarlardaki patolojiler, vücuttaki herhangi bir enflamatuar işlemin oluşmasıdır.
En fazla sayıda kadında, bu yırtılmalar yumurtlama anlarında ve korpus luteum vaskülarize olduğunda meydana gelebilir. En sık etkilenenler genç kızlar ve genç kadınlardır. Hastalığın çeşitli biçimleri vardır:
- Ağrı. Şiddetli ağrı ve bulantı ile karakterizedir.
- Anemik form Kadının başının döndüğü kanama ile karakterizedir ve bayıldıkları da mümkündür.
- Karışık. Ağrı ve anemik formların kombinasyonu.
Ektopik gebelik
Ektopik bir hamilelik, karmaşık olarak sınıflandırılan bir hamilelik türüdür. Onunla döllenmiş yumurta uterusun dışına eklenir. Hemen hemen tüm ektopik gebelik vakalarında, çocuk büyüyüp gelişemez. Ek olarak, böyle bir hamilelik, iç kanama meydana geldiğinden, bir kadının hayatı için daha büyük bir tehdit oluşturur. Ektopik bir hamilelik teşhisine karar verdikten hemen sonra, kadının acil ve nitelikli bir tıbbi bakıma ihtiyacı var, aksi takdirde ölebilir.
Hamilelik sapma olmadan gerçekleştiğinde, sperm hücresinin bağlandığı yumurta hücresi, fallop tüpüne geçer ve orada döllenir. Bundan sonra, zigot, gelecekteki bebeğin gelişimi için ideal koşulların yaratıldığı uterusa taşınır. Ancak hamileliğin ektopik olduğu durumlarda, zigot uterusa girmez, ancak tüple bağlanır veya yumurtalıktan geri döner. Koryonik villus dokulara girer, bundan dolayı zarar görürler ve kadının iç kanaması olur.
Normal vajinal mikroflora
Vajina boşluğunda sürekli patojenik bakteri ve mantarları çoğaltır. Fizyolojik şartlardaki sayıları, hormonal arka plandaki döngüsel değişimler, vücutta oluşan bağışıklık süreçleri ve doğal bağırsak mikroflorası nedeniyle kadının vücudu tarafından sürekli izlenir. Vajinal mukozadaki patolojik değişikliklerin yaygın bir nedeni bağırsak dysbiosis olabilir. Mukustaki bu gibi değişiklikler vajinal mukozanın epitelinin bütünlüğüne zarar verir. Vajinanın normal mikroflorası, çok sayıda laktobasil (Doderlein çubukları) ile temsil edilir. Bu mikroorganizmalar normal vajinal mikrofloranın korunmasına katkıda bulunan birçok faydalı özellik ile karakterize edilir. Vajinanın boşluğunda asidik bir ortam oluşturan peroksitler üretirler (normalde pH 3.6-4.2'dir) ve ayrıca vajinadaki patojenik mikroorganizmaların büyümesini ve gelişmesini önlerler.
Kadın vücudu vajinal mikrobiyosinozu nasıl kontrol eder?
Hormonların etkisi
Mikroorganizmaların sayısı ve bileşimi vücuttaki hormon seviyesindeki değişikliklere bağlıdır. Hormonal arka planda döngüsel değişikliklerle, mikroorganizmaların bağlandığı hücrelerin epitel katmanındaki alıcıların sayısı değişir.Aynı zamanda, vajinal mukozanın epitel tabakasının yenilenme hızı da hormonal seviyelerdeki değişikliklere yakından bağlıdır.
İmmün mikroflora üzerindeki etki mekanizmaları
Vajinadaki mikrobiyosenozun kontrolü, IgA antikorlarının üretiminden kaynaklanır. Bu antikorlar, mikroorganizmaların mukoza zarının epitel tabakasına bağlanmasını önler. Bakterilerin vajinadaki mukoza zarının hücrelerine geçişini önlerler. İnflamasyonun enfeksiyöz oluşumunda, lökosit hücreleri, enflamatuar sürece neden olan patojenik veya şartlı patojenik mikroorganizmaları tahrip etmek amacıyla vajinanın lümenine girer.
Laktik asit bakterilerinin etkisi
Genellikle vajinayı dolduran mikroorganizmalar geçim kaynakları için uygun koşullar yaratır. Bu durumda, lactobacilli, rakip mikroorganizmaların büyümesi ve gelişimi için uygun olmayan bir ortamın oluşturulmasına katkıda bulunur. Laktik asit bakterilerinin hidrojen peroksit üretmedeki olumlu özellikleri göz önüne alındığında, patojenlerin normal şekilde büyüyüp gelişemediği için vajinada çok asitli bir ortam oluşmasına katkıda bulunurlar.
Kadınlarda bakteriyel vajinoz nedir?
Vajinoz altında, vajinal mukozanın mikroflorasının kantitatif ve kalitatif bileşiminin dengesizliğini anlayın; Bu patolojik durumdaki klinik belirtiler değişebilir. Bazı durumlarda hastalık asemptomatiktir, ancak en sık olarak çok keskin bir kokuya sahip olan yoğun sekresyonlarla karakterize edilir. Ek olarak, hastalığın semptomları şiddetli kaşıntı ve rahatsızlıktır.
- Vücuttaki hormon seviyesindeki önemli değişiklikler. Günümüzde, kan dolaşımındaki kadın üreme hormonlarının içeriğindeki önemli dalgalanmalar ile karakterize birçok jinekolojik ve endokrinolojik hastalık vardır. Hormon seviyesindeki değişiklikler, vajinanın epitel tabakasının yenilenme hızının ve bu hücrelerin niteliklerinin ihlal edilmesine yol açar.
- Vücuttaki azalmış bağışıklık tepkileri. Bağışıklık sisteminin aktivitesinin seviyesinin azaltılması, bağışıklık mekanizmalarının vajinal mikrobiyosinozu kontrol etme kabiliyetinde önemli bir azalmaya yol açmaktadır. Bu, immün komplekslerin üretimini ve immün sistemin aktivitesini azaltır.
- Bağırsak mikrobiyosensisinde patolojik değişiklikler. Normal intestinal mikrofloranın ihlali durumunda değişiklikler vajinal boşluktaki mikroorganizmaların bileşiminde meydana gelir. Böylece, intestinal disbiyozun arka planına karşı, bakteriyel vajinoz sıklıkla gelişir.
- Antibakteriyel ilaçların kabulü vajinal boşluğun mukusunun kantitatif ve kalitatif kompozisyonunun ihlal edilmesine katkıda bulunur. Bunun nedeni, bu ilaçların spesifik mikroorganizma türleri üzerinde doğrudan bir etkiye sahip olmamasıdır. Örneğin, kronik bronşit tedavisinde antibiyotikler hem bronşiyal bakterileri hem de vajinanın boşluğu ve bağırsaktaki faydalı mikroorganizmaları tahrip eder.
Bakteriyel vajinozun klinik bulgularının ciddiyeti çok çeşitli olabilir. Belirtiler, mikrobiyositozun bileşimine ve ayrıca kadın vücudunun genel durumuna ve buna bağlı hastalıklara bağlıdır.
Bakteriyel vajinozun karakteristik belirtileri:
- Genital yoldan büyük veya az miktarda akıntı. Çoğunlukla akıntı, çok nahoş bir koku ile, beyaz renkte bir irin şeklinde sunulur. Bu vajinal akıntı, cinsel yakınlıktan sonra veya adet sırasında daha sık görülür.
- Bu, adet akışı sırasında daha da şiddetli olan kalıcı veya periyodik kaşıntıdır.
- Cinsel ilişki sırasında acı veren hisler.Bu belirti vajinanın epitel tabakasındaki morfolojik değişikliklerin ve vajinanın mikroorganizmalarının olumsuz etkisinin bir sonucudur.
- Küçük vulvar dudakların yapıştırılması. Bakteriyel vajinozun arka planına karşı, bunun nedeni, cerahatli içeriğin geniş bir şekilde boşaltılmasıdır.
- İdrar yaparken rahatsızlık oldukça nadirdir. Varlığı, üretranın dış kısmındaki mukoza tabakasının tahrişi ile karakterize edilir.
Bir jinekolog tarafından muayene
Muayene sırasında, bir uzman bu tür bakteriyel vajinoz belirtilerini genital sistemden gelen büyük miktarda irin olarak keşfeder. Nadiren küçük labiaya pürülan salgılarla bağlanma olabilir. Jinekolojik aynalarda incelendiğinde, doktor mukoza zarı üzerinde cüruf içeriğini gösterir.
Bakteriyel vajinoz için laboratuar yöntemleri
Vajinal mukozadan smear mikroskobu bakteriyel vajinoz teşhisinin doğrulanmasında ana yöntemlerden biridir. Bu tip leke, aynalardaki pelvik muayenede serviksin vajinal bölümünün arkasından yapılır. Bir smear özel reaktiflerle lekelendikten sonra, mikroskop altında incelenir. Vajinal boşlukta bulunan mikroorganizmaların çoğu bu inceleme yöntemiyle belirlenir. Bu teknik% 100'e varan bir duyarlılığa sahiptir.
Bakteriyolojik araştırma yöntemi, bakteriyel vajinozis etiyolojisinin teşhisi için bilgilendirici değildir. Aynı zamanda, bu teknik eş zamanlı bulaşıcı bir patolojinin tespitinde etkilidir.
Amino testi, anaerobik enfeksiyon arka planında gelişen bakteriyel vajinozu hızlı bir şekilde tespit etmek için kullanılır. Bununla birlikte, bu mikroorganizmaların hayati aktivitesi nedeniyle, aşağıdaki organik maddeler dış ortama salgılanır: putresin, kadaverin, trimetilamin. Bu bileşenler, bakteriyel vajinozun "çürük balık" kokusunu verir.
Vajinal salgıların asitlik seviyesini belirleyin. Bakteriyel vajinozun belirtileri arasında, 4.5'ten daha büyük bir pH tespit edilmesi ve bu da yararlı Doderlein çubuklarının sayısının azaldığını gösterir.
Bakteriyel vajinozun tedavisi birkaç aşama içerir. İlk aşamada, vajinal mikrobiyosinoz dengesizliğine yol açan faktörlerden kurtulmak gerekir: hormonal arka planın normalleştirilmesi, vücudun bağışıklık kuvvetlerinin güçlendirilmesi, gastrointestinal sistemin çalışmasının iyileştirilmesi, dış genital organların anormalliğinin düzeltilmesi.
İkinci ve üçüncü aşamalarda, prosedür tüm bakteriyel vajinoz tipleri için aynıdır:
Bu aşamalarda antibakteriyel tedavi kullanılır. Aşağıdaki antibiyotikler en etkilidir:
- metronidazol,
- ornidazol,
- vajinal mumlar Betadine,
- Klindamisin.
Ayrıca vajinal mikrofloranın normal kompozisyonunu eski haline getirmek gerekir. Tedavinin bu aşaması çok zordur. Olumlu bir sonuç elde etmek için laktik asit bakterilerinin canlı kültürleri kullanılır. Ayrıca, yerel eubiotics formlarının (vajinal fitiller) kullanılması nadiren olumlu bir etki getirir. Bu nedenle, hem yerel hem de yerel eylemin eubiyotiklerini uygulamak gerekir.
Eubiotics grubundan en çok kullanılan ilaçlar:
Tedavi süresi, jinekolog tarafından her hasta için bireysel olarak, ara araştırma yöntemlerinin sonuçları da göz önünde bulundurularak ve halihazırda gerçekleştirilen tedavi sonrası dinamikleri göz önüne alarak belirlenir.
Tedaviden sonraki etkinlik sadece tam tedavi süresinin bitiminden sonra 1-1.5 ay sonra değerlendirilebilir. Vajinal biyosinozun normalizasyonu için ana tanı kriteri, vaginal mukoza tabakasından bir smearın bakteriyolojik incelemesi sırasında belirlenen belirli sayıda ve türde mikroorganizmaların varlığıdır.
Gebe kadınlarda bakteriyel vajinoz tedavisinin özellikleri
İstatistiklere göre, her beş gebe kadının bakteri vajinozu muzdarip. Bu hastalığın prevalansı aşağıdaki gerçeklerle açıklanabilir: Hamilelik sırasında, bir kadının vajinal boşluğunda “faydalı” laktobasillerin sayısı önemli ölçüde azalır. Bu olduğunda, bağışıklık sisteminin önemli bir zayıflaması. Bunun bir sonucu olarak, vajinal mikroflora, bakteriyel vajinozun gelişmesi sonucu patojenik bakterilerin aktivitesi ile baş edemez. Bakteriyel vajinoz tedavisi sırasında gebe kadınlar, ana etken maddesi metronidazol olan reçeteli ilaçlardır. Bu durumda, yerel etki ilaçlarının sistemik etki ilaçlarına göre daha olumlu bir etkisi vardır. En uygun olanı, özel bir şırınga ile vajinanın boşluğuna sokulan bir jel biçiminde metronidazolün hazırlanmasıdır. Bu ilaç bir hafta boyunca geceleri günde bir kez alınır.
Ayrıca metronidazollü (Klion-D) vajinal hapların da oldukça etkili olduğu düşünülebilir. Vajinaya 10 gün boyunca gece boyunca mümkün olduğunca derine yerleştirilmelidirler. Ayrıca, hamile kadınlarda bakteriyel vajinoz tedavisi için, çeşitli dozajlarda metronidazol içeren Metrogil, Tiberal, Ornitazol, Trichopol ve benzeri aletler kullanılır. Tüm bu araçlar, yalnızca 20. haftadaki hamileliğin başlangıcından sonra alınmalıdır, çünkü erken kullanımları büyüyen fetüs için güvensiz olabilir. Erken gebelikte antimikrobiyal ilaçların kullanımı bakteriyel vajinozu tedavi etmek için ancak bu hastalık anne ve fetüs için ciddi bir tehdit oluşturuyorsa kullanılabilir.
Antimikrobiyal ajanlara ek olarak gebe kadınlarda bakteriyel vajinoz tedavisinde eubiyotikler ve probiyotikler kullanılır. Bunlar laktobasil ve bifidumbus bakterili ilaçlardır. Ağız yoluyla alınabilir veya duş şeklinde uygulanabilirler. Bu ilaçlar, vajinadaki mikrofloranın normal kompozisyonunu restore etmeye ve antimikrobiyal ajanları alırken intestinal dysbiosis belirtilerini ortadan kaldırmaya yardımcı olur. Gebe kadınlarda bakteriyel vajinozun karmaşık tedavisinin amacı, kesinlikle bir jinekoloğun gözetimi altında gerçekleştirilmelidir.
Bakteriyel vajinoz tedavisi için hamur
Patolojik sürecin ilk aşamalarında, douching yapmak yeterli olacaktır. Bu amaçla,% 2-3 borik veya laktik asit çözeltisi almak daha iyidir. İşlem küçük bir şırınga kullanılarak gerçekleştirilir. Çözeltinin tanıtılmasından önce hafifçe ısıtılır, ancak çok sıcak yapmayın. Hamurlama, günde en az bir kere, her gün önerilir ve daha belirgin bir etki için, solüsyonların iki katına çıkması istenir. Bu prosedürün başarısı büyük ölçüde randevunun zamanlamasına bağlıdır. Kural olarak, erken evrelerde, bakteriyel vajinozun klinik bulguları ılımlı olduğunda, douching tam bir tedaviye izin verir. Ancak, uygulanmasından ve semptomların ortadan kaldırılmasından sonra, hala gerekli tüm çalışmaları yapmanız gerekir.
Tampon kullanarak ilaçların tanıtımı
Evde bakteriyel vajinozu tedavi etmenin çok etkili bir yolu, ilaçların tampon şeklinde verilmesidir. Bu durumda, bir pamuklu çubukla belli bir araçla nemlendirilmeli ve vajinaya mümkün olduğunca derin şekilde yerleştirilmelidir. Bu teknik, hemen hemen her ilaç, örneğin laktik asit, askorbik asit, tinidazol veya metronidazol ile antimikrobiyal merhem, ayrıca laktobasil ve bifidumbakteriler girmenize izin verir. Pamuklu bir bezin takılma süresi en az 15 dakika olmalıdır.Tamponun çıkarılmasından sonra vajinaya verilen preparatlarla çalışma fırsatı vermek için yıkama önerilmemektedir. Kural olarak, 3 etki yapıldıktan sonra olumlu etki hissedilir. Bununla birlikte, tedaviden iyi ve kalıcı bir sonuç elde etmek için en az on işlem yapılması önerilir.
Vajinal fitiller ve tabletlerin vajinaya girişi
Evde bakteriyel vajinozu tedavi etmenin daha uygun bir yolu vajinaya özel vajinal tabletler veya fitiller kullanmaktır. Bu tedavi yöntemi ile Vaginorm, Klevazol, Metronidazol, Klion-D ve benzeri yaygın ilaçlar kullanılır. Bu yöntemi kullanırken, tablet vajinaya mümkün olduğunca derine yerleştirilmelidir. Bu ilaç formlarının kullanım süresi spesifik ilaca bağlıdır ve bunun için resmi talimatlarda belirtilmiştir. Kural olarak, bu durumda tedavi bir hafta ila 10 gün arasındadır. Birkaç gün içinde bir kadın, çare kendisine yardımcı olup olmadığını söyleyebilecek. Vajinal tabletlerin veya fitiller kullanımının arka planında, vajinadaki kaşıntı ve rahatsızlık hızla azalır. Ayrıca, bu tedavi oldukça hızlı bir şekilde vajinal akıntının ortadan kaldırılmasına yol açar.
Bakteriyel vajinoz tedavisi için geleneksel yöntemler
Geleneksel tıbbın ilerlemesine rağmen, vajinozun tedavisi için geleneksel yöntemler halen modern kadınlar tarafından kullanılmaya devam etmektedir. Kural olarak, halk ilaçları ile tedavi kimyasal preparatlardan daha uzundur. Ancak, herhangi bir yan etkiyi ortadan kaldırır. Halk ilaçları kullanımının arka planına karşı, bir kadın birkaç ay düzenli kullanımdan sonra bir iyileşme hissedebilecek.
Hamurlama ve bitkisel infüzyonlu tamponların tanıtılması:
- Yaban mersini, Yunan kadınları, huş ağacı, kelepçeleri ve solucan otunun demlenmesi. Bu bitkilerin ezilmiş yaprakları birbirine karıştırılarak 1 litre kaynar suya dökülür. Oluşan karışım en az 6 saat boyunca demlenir. Daha sonra, infüzyon cedelenir ve vajinal tamponların ve douching'in tanıtımı için kullanılır. İşlem her gün en az günde iki kez önerilir. Kural olarak, bu bitkisel infüzyonun bir bardağı bir dokunuş için kullanılır.
- Meşe kabuğu, pelin, menekşe, papatya ve sardunya infüzyonu. Bu infüzyonu pişirme ilkesi önceki tarif ile aynıdır. Takım vajinal tampon şeklinde ve duş şeklinde kullanılabilir.
Bakteriyel vajinoz tedavisi için içerideki şifalı bitkilere infüzyon alınması:
- Althea kökü ve Levsey, çam tomurcukları, lavanta bitkileri, pelin, tatlı yonca ve kurutulmuş yumurtaların infüzyonu. İki yemek kaşığı miktarındaki bu karışım bir litre kaynamış su ile dökülmelidir. İnfüzyon, 6 saat sonra alım için hazır olacaktır. Alet, yemekten önce günde üç kez 100 ml'de ağızdan alınmalıdır. Etkiye ulaşmak için infüzyonu üç ay boyunca kullanmanız önerilir.
- İsveç kirazı yaprakları, kartopu, lavanta, muz, leuzei, solucan otu, ökseotu, pochuyny highlander, kekik ve papatya tarifi. Bu infüzyonu elde etmek için önceki durumdakilerle aynı önerileri izleyin. Çözüm almak için ilk kuraldaki kuralların aynısı.